Institut für Diagnostische und Interventionelle Neuroradiologie in Ludwigsburg
Das Institut für diagnostische und interventionelle Neuroradiologie versorgt die Kliniken der RKH mit allen diagnostischen und therapeutischen neuroradiologischen Leistungen. Zudem erfolgt eine weit überregionale Versorgung vornehmlich im Rahmen der interventionellen Therapien.
Es werden 24 Stunden, sieben Tage die Woche alle erforderlichen Notfalluntersuchungen und Notfalleingriffe durch einen speziellen Bereitschaftsdienst des ärztlichen Direktors sowie der vier Oberärzte sichergestellt. Mit allen beteiligten Kliniken (Neurologie, Neurochirurgie, Radioonkologie, Psychiatrie) werden regelmäßig Konferenzen durchgeführt.
Das Institut für Neuroradiologie ist Teil des Neuroonkologischen Zentrums und des Zentrums für Erkrankungen des Nervensystems (ZENS). Das Institut ist eines der wenigen zertifizierten Ausbildungsstätten der Deutschen Gesellschaft für Interventionelle Radiologie und minimal-invasive Therapie (DeGIR). Im Rahmen dieser Zertifizierung bieten wir die Ausbildung in den Modulen E und F auf dem Gebiet der interventionellen Neuroradiologie an.
Neben der Versorgung stationärer Patienten werden im Rahmen einer Ermächtigungsambulanz sowie bei Privatpatienten ambulante computertomographische, kernspintomographische und angiographische Untersuchungen erbracht.
Volle Weiterbildungsbefugnis im Schwerpunkt Neuroradiologie.
Leistungsspektrum
Computertomographie des Schädels und der Wirbelsäule
Geräte: Zwei Spiralganzkörper-Computertomographen
- Somatom Definition AS+ 64 der Firma Siemens
- Somatom Definition Flash 128 der Firma Siemens
Untersuchungsspektrum
- Untersuchung des Schädels inklusive Gesichtsschädel einschl. Nasennebenhöhlen und Schädelbasis
- Untersuchungen der Wirbelsäulen inklusive Myelo-CT
- CT-Angiographien der Halsgefäße und der Hirnbasisarterien
- CT-gesteuerte Interventionen (z. B. Nervenwurzel-Infiltration oder Injektion in die kleinen Wirbelgelenke zur Schmerztherapie; Gewebsbiopsie zur Diagnosesicherung)
- Planungscomputertomographien vor Bestrahlung oder Operation
Was versteht man unter Computertomographie?
Bei der Computertomographie (CT) wird ein gebündelter Röntgenstrahl rotierend durch den Patienten geschickt und auf der Gegenseite von einem Empfänger aufgenommen. Ein Computer errechnet aus der Stärke des durch den Patient abgeschwächten Röntgenstrahls die Dichtewerte der untersuchten Organe.
Diese Dichtewerte werden dann auf Grauwerte übertragen, die dann auf einem Bild dargestellt werden. Als Ergebnis resultiert dann ein Schnittbild durch das untersuchte Körperareal. Aus den aufgenommenen Datensätzen lassen sich auch Schnittbilder aus anderen Blickrichtungen, sowie auch dreidimensionale Bilder errechnen.
In manchen Fällen ist es hilfreich ein Kontrastmittel für die Untersuchung zu benutzen. Dies dient dazu krankhafte Strukturen besser von gesundem Gewebe abgrenzen zu können.
Die Computertomographie ist ein sehr wichtiges und äußerst leistungsfähiges Instrument in der Neuroradiologie, zur Krankheitserkennung und insbesondere auch zur Verlaufsbeurteilung von Erkrankungen.
Wenn gleich im Hinblick auf die Beurteilbarkeit des Gehirns die Computertomographie der Magnetresonanztomographie unterlegen scheint, hat diese jedoch einige Vorteile:
- kürzere Untersuchungsdauer
- geringere Kosten
- bessere Überwachungsmöglichkeiten schwerkranker Patienten
- bessere Beurteilung von Knochenstrukturen
Vorbereitung zur Untersuchung
Eine besondere Vorbereitung zur Untersuchung ist üblicherweise nicht notwendig. Sollte eine intravenöse Kontrastmittelgabe geplant sein, wird Ihr behandelnder Arzt dies mit Ihnen besprechen. Vor einer eventuellen Kontrastmittelgabe bitten wir Sie darum, vier Stunden nichts zu essen oder zu trinken.
Wie wird die Computertomographie durchgeführt?
Sie werden als Patient in eine Umkleidekabine gebeten in der Sie Metallgegenstände, die sich in der Untersuchungsregion befinden ablegen können. Der Computertomograph selbst wird von einem Schaltraum aus durch eine Röntgenassistentin oder einen Arzt bedient. Wenn eine Kontrastmittelgabe notwendig ist wird Ihnen am Arm eine Venenverweilkanüle gelegt. Der Arzt wird die Kontrastmittelgabe mit Ihnen besprechen.
Die eigentliche Untersuchung auf der Sie üblicherweise in Rückenlage auf dem Untersuchungstisch liegen dauert je nach untersuchter Region bzw. untersuchtem Organ zwischen 2 und 15 Minuten. Nach Ende der Untersuchung werden die Bilder am Monitor überprüft und die Untersuchung ist für Sie beendet.
Magnetresonanztomografie des Schädels und der Wirbelsäule
Geräte:
- Magnetom Maestro Class Sonata 1,5 Tesla der Firma Siemens
- Skyra 3,0 Tesla der Firma Siemens
- Intraoperatives Aera 1,5 Tesla der Firma Siemens
Untersuchungsspektrum
- MRT des Schädels (einschließlich DWI und PWI)
- MRT der Wirbelsäule (einschließlich Plexusdarstellung)
- MR-Angiographie der Hals- und Hirngefäße
- Planungsuntersuchungen vor z. B. Bestrahlung oder Operation
- Navigations-MRT
- fMRT (funktionelles MRT)
- fetales MRT (Untersuchung des ungeborenen Kindes)
- intraoperatives MRT
Was versteht man unter Magnetresonanztomografie?
Mit der Magnetresonanztomographie können wir Schnittbilder sämtlicher Körperregionen in beliebiger Orientierung erstellen. Im Gegensatz zur Computertomographie werden hierbei keine Röntgenstrahlen verwendet.
Zur Bilderzeugung wird die Fähigkeit der natürlicherweise im Körper vorhandenen Wasserstoffatomkerne genutzt, die in einem starken Magnetfeld ein spezielles Hochfrequenzsignal erzeugen können. Hierbei ist dieses Signal je nach Körpergewebe unterschiedlich. Es wird von dem Untersuchungsgerät, also dem Kernspintomographen, empfangen und in ein Bildsignal umgewandelt.
Die Kernspintomographie eignet sich insbesondere für die Fragestellungen im Bereich des zentralen Nervensystems, also des Gehirns und des Rückenmarks. Die Magnetresonanztomographie hat jedoch noch viele andere Anwendungsgebiete in der Neuroradiologie z. B. Hals- und Hirngefäße, die Darstellung des Embryos in der Gebärmutter sowie die Überprüfung von Hirnfunktionen (z. B. Sprechen, Bewegung) und die Darstellung bzw. Lokalisation derer im Hirngewebe (z. B. zur OP Planung).
Darüber hinaus ist es möglich, eine Durchblutungsstörung des Gehirns bereits wenige Stunden nach deren Auftreten darzustellen und die Durchblutung der umgebenen Hirnareale zu quantifizieren (so genannte diffusions- und perfusionsgewichtete Aufnahmen: DWI/PWI).
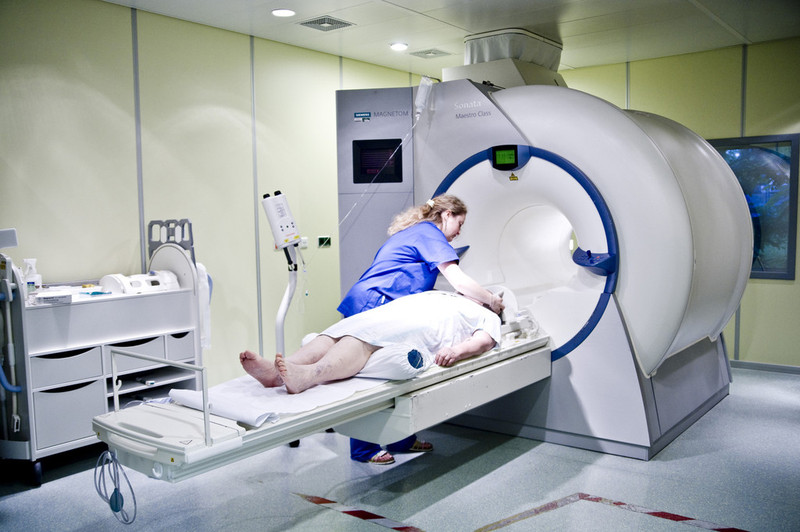
Wie wird eine Magnetresonanztomographie durchgeführt?
Sie werden als Patient in eine Umkleidekabine gebeten und müssen alle metallhaltigen und alle Gegenstände, die durch das Magnetfeld Schaden erleiden könnten (z. B. Uhren, alle Arten von Karten mit lesbarem Magnetstreifen) ablegen. In Abhängigkeit von der Fragestellung findet eventuell kurz vor der Untersuchung noch ein Gespräch mit dem behandelnden Radiologen statt, um die Untersuchung in optimaler Weise zu planen. Außerdem wird er mit Ihnen über eine eventuell erforderliche Kontrastmittelgabe sprechen.
Für die eigentliche Untersuchung liegen Sie bequem auf dem Untersuchungstisch. Je nach untersuchter Körperregion werden in der Regel zusätzliche Geräte plaziert, die dann das Radiosignal empfangen, aus dem dann die Bilder gewonnen werden. Sie werden dann auf dem Untersuchungstisch in einen ca. maximal 2 m langen Tunnel mit einem Durchmesser von ca. 50 cm gelegt, wobei sich Ihr Kopf zumeist innerhalb des Tunnels befindet.
Die Enge dieses Tunnels wird von manchen Patienten als sehr unangenehm empfunden, es kann hieraus ein Angstgefühl entstehen. Dies ist jedoch eher die Ausnahme, hier kann auch in der Regel mit einer vorsorglichen Medikamentengabe der Platzangst begegnet werden.
Während der Untersuchung werden dann mehrere Bildgruppen gemessen. Die Messungen dauern zwischen einigen Sekunden und mehreren Minuten. Während der Messung hören Sie jeweils ein lautes, dröhnendes und zumeist rhythmisches Geräusch.
Die Gesamtuntersuchungsdauer liegt zwischen 20 und 40 Minuten. Am Ende der Untersuchung überprüft die Assistentin oder der Arzt die gewonnenen Bilder und entscheidet ob die Untersuchung beendet ist.
Eine spezielle Vorbereitung zur Magnetresonanztomographie ist nicht nötig.
Wann darf keine Magnetresonanztomographie durchgeführt werden?
Eine MRT darf nicht durchgeführt werden wenn Sie:
- Träger eines implantierten elektronischen Gerätes sind, z. B. Herzschrittmacher, Defibrillator, Neurostimulator, Insulinpumpe, Cochleaimplantat.
- Wenn Sie möglicherweise einen metallischen Fremdkörper im Auge haben (nach Augenverletzungen im Rahmen von Schleifarbeiten oder ähnliches).
- Falls Sie eine künstliche Herzklappe, Metall zur Knochen- und Bruchbehandlung oder Gelenkprothesen, Granatsplitter oder Projektile in Ihrem Körper haben teilen Sie dies bitte unbedingt dem untersuchenden Arzt vor der Untersuchung mit. Ob die Untersuchung dann durchgeführt werden kann, muss in jedem Fall individuell entschieden werden.
Obwohl keine Hinweise auf eine Schädigung eines ungeborenen Kindes vorliegen, sollte eine Magnetresonanztomographie im Falle einer Schwangerschaft jedoch nur bei dringlichen Fragestellungen durchgeführt werden.
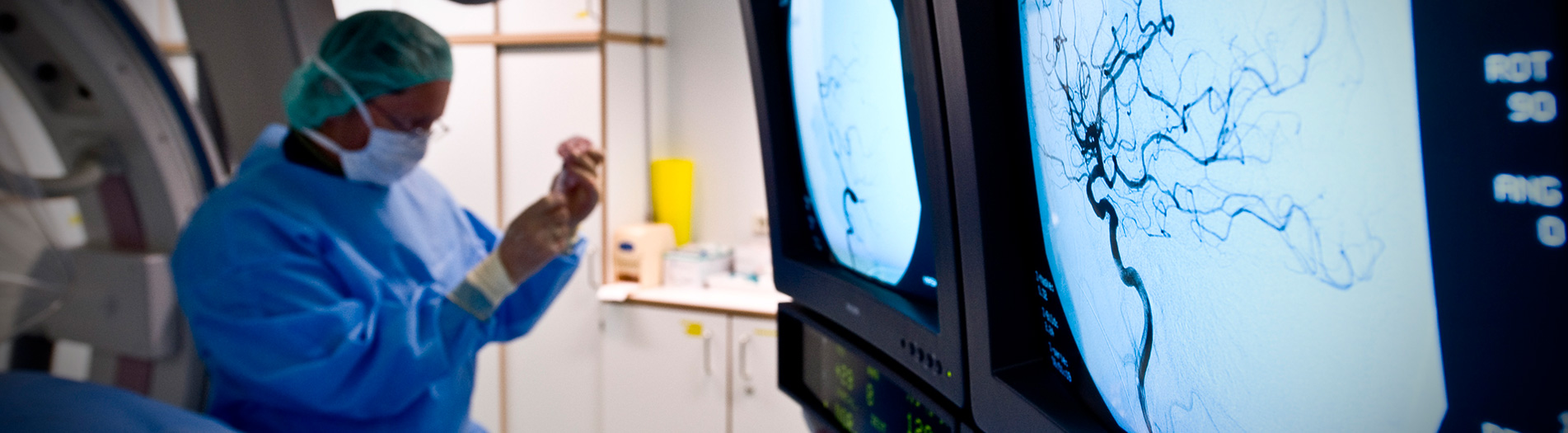
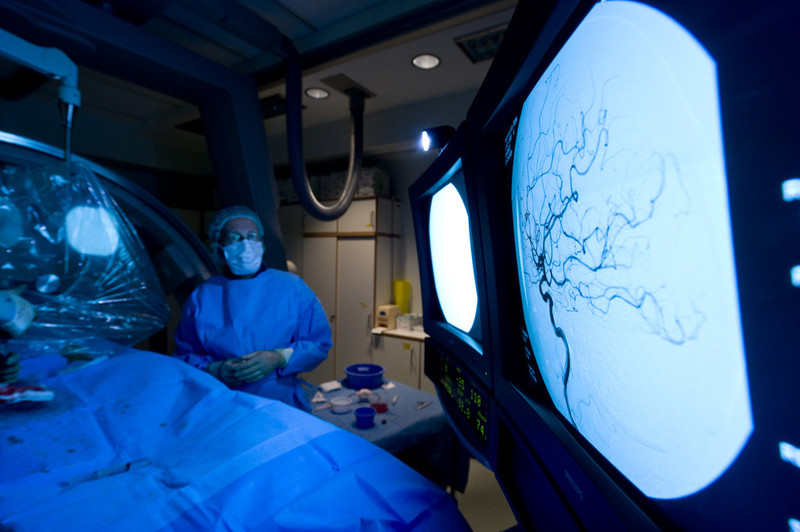
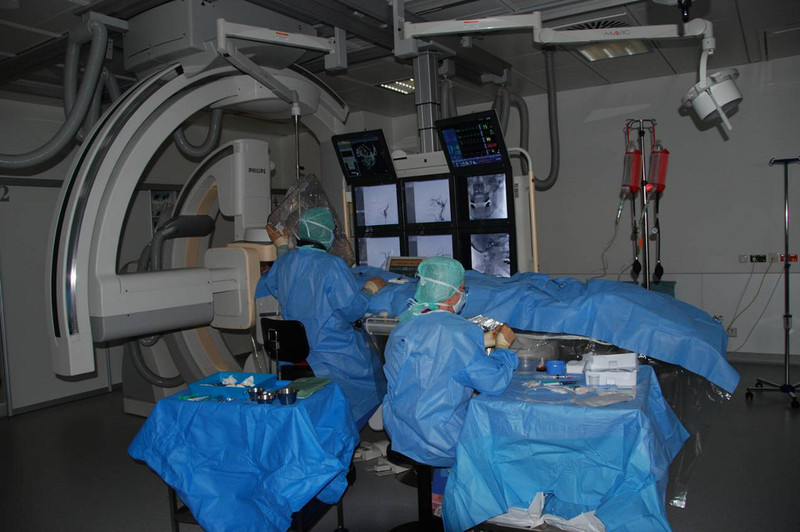
Cerebrale und spinale Angiographie
Ausstattung/Geräte
- Biplanare Angiographie-Anlage (Philips Allura Xper FD 20/20)
- Multifunktionsarbeitsplatz (MD Eleva) der Firma Philips.
Untersuchungsspektrum
- DSA der Halsgefäße
- DSA der Hirngefäße
- Spinale Angiographien
- Neurointerventionen
Was versteht man unter Angiographie?
Die Angiographie ist eine Methode zur Darstellung von Blutgefäßen, hierbei sowohl von Arterien als auch von Venen. Zur röntgenologischen Darstellung der Gefäße wird ein jodhaltiges Kontrastmittel verabreicht, das in aller Regel sehr gut verträglich ist und selten Nebenwirkungen zeigt.
Vorbereitung zur Untersuchung
Die neuroradiologischen Untersuchungen - und hierbei insbesondere die selektive Darstellung der Hirngefäße - werden üblicherweise unter stationären Bedingungen durchgeführt. Die Untersuchung wird am nüchternen Patienten durchgeführt. Das heißt, der Patient sollte vier Stunden vor dem Eingriff nichts essen oder trinken.
Zuvor wird ein Arzt die Untersuchung und deren mögliche Komplikationen ausführlich sprechen. In diesem Gespräch wird auch über die seltenen Kontraindikationen zur Gabe von jodhaltigem Kontrastmittel gesprochen.
Wie wird eine Angiographie durchgeführt?
Der Patient liegt auf einem Untersuchungstisch und wird mit sterilen Tüchern abgedeckt. In örtlicher Betäubung wird die Leistenarterie mit einer Hohlnadel punktiert und ein Zugang gelegt, über den verschiedene Untersuchungskatheter eingewechselt werden können. Über diese dann vor Ort gebrachten Katheter kann das Kontrastmittel, welches zum sichtbar machen der Gefäße dient, injiziert werden.
Die Untersuchung ist, abgesehen von der lokalen Betäubung an der Zugangsstelle, schmerzlos. Der Zeitaufwand beträgt je nach untersuchter Körperregion zwischen 30 und 90 Minuten. Bei ausgedehnten Eingriffen kann sich die Untersuchungs- bzw. Eingriffszeit verlängern.
Am Ende der Untersuchung wird das Kathetermaterial vom Arzt entfernt. Die Punktionsstelle wird manuell über ca. 15 Minuten komprimiert, anschließend wird für ca. 24 Stunden ein Druckverband zur Vermeidung eines Blutergusses angelegt.
Neurointerventionen
Bei angiografischen neuroradiologischen Eingriffen werden meist über einen Leistenzugang in Kathetertechnik Behandlungen von Hirn- und Rückenmarksgefäßerkrankungen durchgeführt.
Folgende Erkrankungen können therapiert werden:
- Aneurysmen (Gefäßwandaussackungen)
- Gefäßmissbildungen (wie Blutschwämme im Gehirn, AV-Malformationen, Dura-AV-Fisteln etc.)
- Tumor-Embolisationen vor geplanter OP im Bereich von Kopf und Wirbelsäule
- Mechanische (Thrombektomie) und medikamentöse Auflösung und Entfernung von Blutgerinnseln aus Hirngefäßen beim Schlaganfall.
- Engstellen der Hals- und Hirngefäße (Gefäßaufdehnung mittels Ballonkatheter incl. Stent)
- Gefäßspasmen
- unstillbares Nasenbluten
Hierbei werden z. B. Aneurysmen mit sogenannten Platin-Coils (kleine, aus einer Platinlegierung bestehende Spiralen) aufgefüllt und somit aus dem Blutkreislauf ausgeschaltet, um eine Hirnblutung zu verhindern. Des Weiteren können Gefäßmissbildungen mittels Gewebekleber oder kleinen Partikeln behandelt werden.
Fortschreitende Methoden und technische Entwicklungen zur Behandlung der akuten Gefäßverschlüsse (Schlaganfall) lassen betroffene Patienten davon profitieren. Das Team der Neuroradiologie bietet diese Maßnahmen gemeinsam mit der Abteilung für Schlaganfälle rund um die Uhr an. Es werden hierzu sowohl medikamentöse, als auch mechanische Therapieoptionen, wie die Thrombektomie oder die Lyse des Blutgerinnsel bereitgehalten und durchgeführt.
Zunehmende Bedeutung gewinnt die Aufdehnung (Ballondilatation) und Implantation von kleinen Gefäßprothesen (Stent) in die hirnversorgenden Gefäße bei höhergradigen Verengungen der Arterien im Hals- und Kopfbereich.
Myelographien/ Myelocomputertomographien
Untersuchungsspektrum
- Untersuchung des gesamten Rückenmarks bzw. des Duralsacks von der Halswirbelsäule bis zum unteren Ende des Duralsacks in Höhe des Steißbeins.
- Cisterno- bzw.Ventriculographie
Was versteht man unter einer Myelographie?
Durch Einbringung von Kontrastmittel in den Duralsack, also in den Raum in dem das Rückenmark bzw. die Nervenfasern sich befinden, kann ein ausgezeichneter Kontrast erzielt werden zwischen diesem und dem umliegenden Gewebe.
Es werden hiervon je nach Fragestellung in entsprechender Höhe (Halswirbelsäule, Brustwirbelsäule, Lendenwirbelsäule) Röntgenaufnahmen in verschiedenen Projektionen erstellt. Meist wird hinterher ergänzend eine Computertomographie der betreffenden Region durchgeführt.
Diese Untersuchungstechnik ist ein äußerst wichtiges Instrumentarium in der Neuroradiologischen Diagnostik. Durch den hohen Kontrast zwischen dem Duralsack und dem umliegenden Weichteil- bzw. Knochengewebe können dabei auch kleinste Veränderungen die eventuell das Rückenmark oder einzelne Nervenfasern komprimieren sehr detailliert und sicher erkannt werden.
Vorbereitung zur Untersuchung
Eine spezifische Vorbereitung ist nicht nötig. Sollte eine Untersuchung der Halswirbelsäule bzw. des Rückenmarks in Höhe der Halswirbelsäule geplant sein, sollte der Patient vier Stunden vor dem Eingriff nichts essen oder trinken.
Durchführung der Untersuchung
Die Untersuchung wird zumeist in sitzender oder liegender Position durchgeführt. Üblicherweise erfolgt die Punktion des Duralsacks in Höhe der Lendenwirbelsäule.
Man gewinnt für die laborchemische Untersuchung einige Milliliter Nervenwasser, anschließend wird über die Punktionsnadel das jodhaltige, wasserlösliche Kontrastmittel in den Duralsack injiziert. Es werden dann Röntgenaufnahmen in verschiedenen Projektionen durchgeführt.
Anschließend wird noch eine Computertomographie der betreffenden Region angeschlossen. Die Untersuchungsdauer beträgt ca. 15 Minuten. Der Eingriff verursacht üblicherweise keine relevanten Schmerzen und ist auch komplikationsarm.
Bei Myelographien der HWS treten teilweise ca. 1-2 Stunden anhaltende Kopfschmerzen auf.
Adresse
RKH Klinikum Ludwigsburg
Posilipostraße 4
71640 Ludwigsburg
Ärztlicher Direktor
Prof. Dr. med. Stephan Meckel

Sekretariat
T: 07141-99-65701
F: 07141-99-65719
E: margit.kowalzik(at)rkh-gesundheit.de