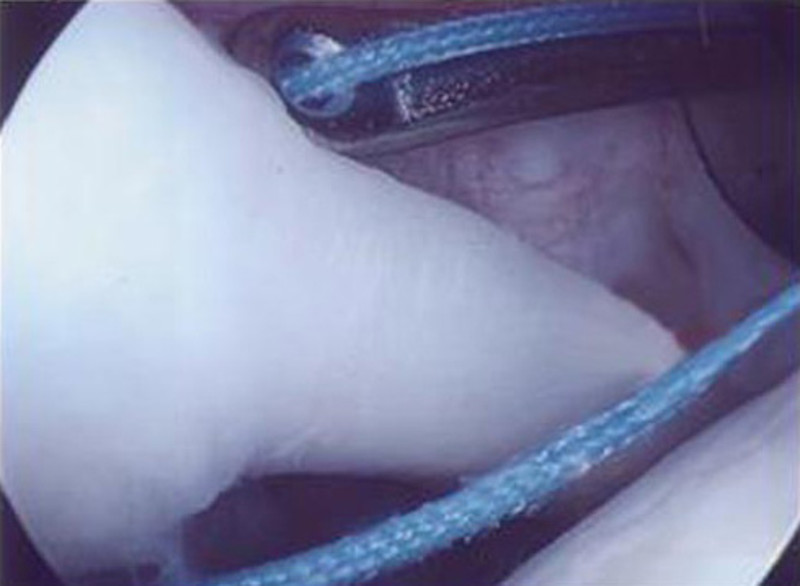
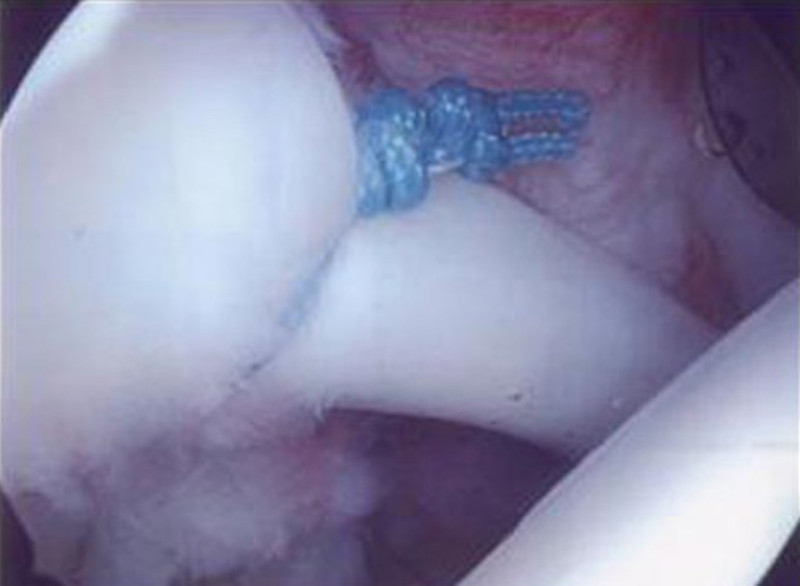
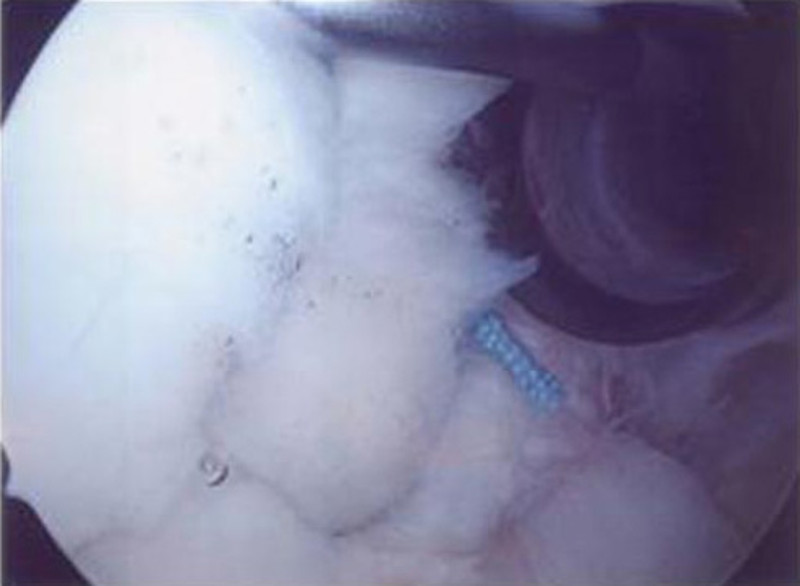
Schulter- und Ellenbogenchirurgie im Zentrum für Sportorthopädie und spezielle Gelenkchirurgie
Im Bereich Schulter- und Ellenbogenchirurgie werden jährlich 1.500 operative Eingriffe durchgeführt.
Hierbei werden alle modernen Verfahren in arthroskopischer und offener Technik durchgeführt. Schwerpunkte sind die operative Versorgung von Schulterinstabilitäten und Sehnenrekonstruktionen vorwiegend in arthroskopischer Technik. Neben der Versorgung von Patienten aus der Region und dem überregionalen Bereich werden zunehmend international bekannte Spitzensportler behandelt.
Leistungsspektrum Schulter
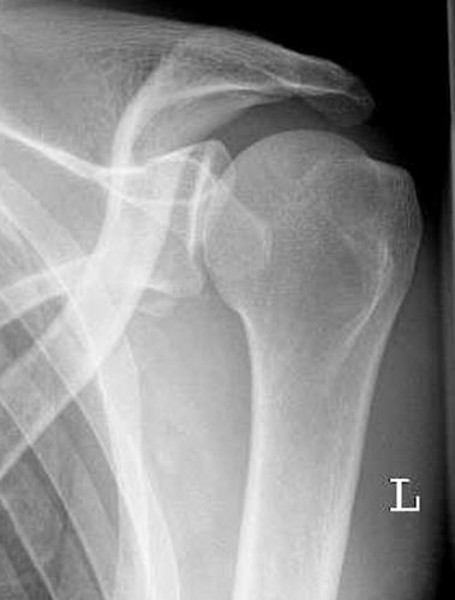
Schulterarthrose
Schulterarthrose – Ursache/ Symptomatik
Die Schulter ist ein Kugelgelenk bestehend aus dem großen Oberarmkopf und der kleinen Schulterpfanne. Im Zusammenspiel der Gelenkpartner mit den Muskeln, Sehnen, und Bändern ergeben sich im Schultergelenk einzigartige Bewegungsmöglichkeiten.
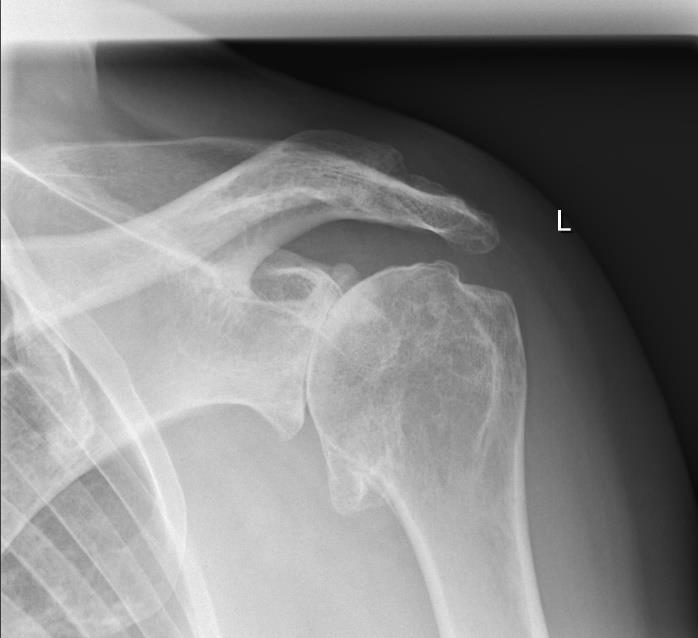
Bei der Schulterarthrose (Abb. 1) sind die Knorpeloberflächen, die die Gelenkpartner überziehen geschädigt. Die Symptome, die daraus resultieren sind Bewegungseinschränkung, Schmerzen unter Belastung, zur Nacht und in fortgeschrittenen Stadien auch in Ruhe.
Schulterarthrose – Therapie
Wenn die Lebensqualität der betroffenen Patienten trotz intensiver konservativer Therapie aufgrund der Schmerzen und der Bewegungseinschränkung erheblich eingeschränkt ist, stellt sich die Frage nach einem operativen Ersatz des Gelenkes.
Zur Therapie kommen 2 unterschiedliche Arten der Prothese in Frage.
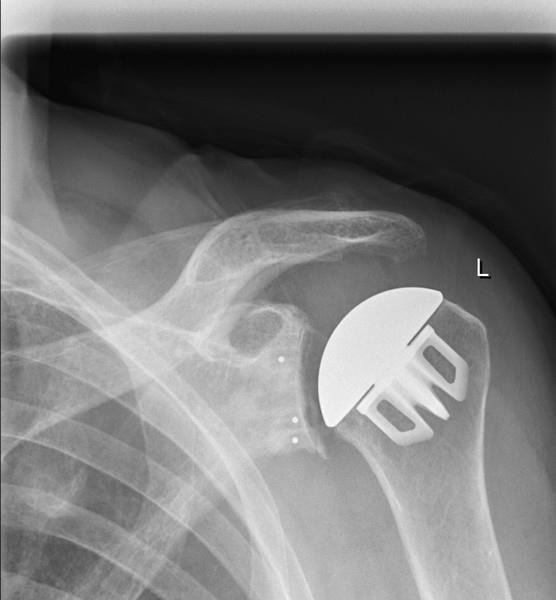
Die anatomische Prothese wird bei noch guter knöcherner Substanz und intakter Sehnenhaube (=Rotatorenmanschette), die den Oberarmkopf umgibt, verwendet.
Bei der anatomischen Prothese wird der Oberarmkopf durch eine Metalllegierung und die Pfanne in den meisten Fällen durch ein Kunststoff-implantat ersetzt (Abb. 2).
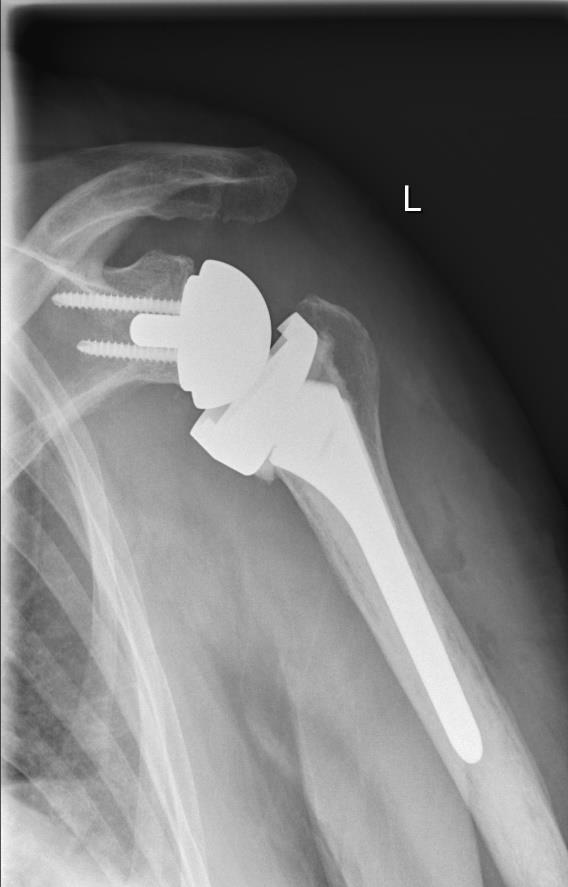
Bei ausgedehnten Sehnenschäden, aber auch in schweren Fällen der Gelenkabnutzung wird die Indikation zur inversen Prothese gestellt. Dabei werden die Gelenkverhältnisse umgedreht. Auf die Schulterpfanne wird eine Hemisphäre aus Metall implantiert. Der Oberarmkopf wird durch eine Polyethylenschale mit Schaft ersetzt (Abb. 3).
Schulterarthrose – Nachbehandlung
Die Rehabilitation beginnt am ersten Tag nach der Operation und wird über 16 Wochen durchgeführt. Ein Schlingenverband wird in den ersten 4-6 Wochen getragen. Während der gesamten Zeit der Nachbehandlung wird Physiotherapie durchgeführt. Die Patienten werden nach 6 und 12 Wochen in unserer Ambulanz nachuntersucht.
Das Ziel beider Operationstechniken ist die Schmerzbefreiung und die Verbesserung der Beweglichkeit. Dies wird in vielen Fällen erreicht.
Ein Kunstgelenk unterliegt der Abnutzung. Der damit verbundene Abrieb kann zu einer möglichen Lockerung der Komponenten führen. Standzeiten von Prothesen von 10 Jahren und länger erscheinen realistisch.
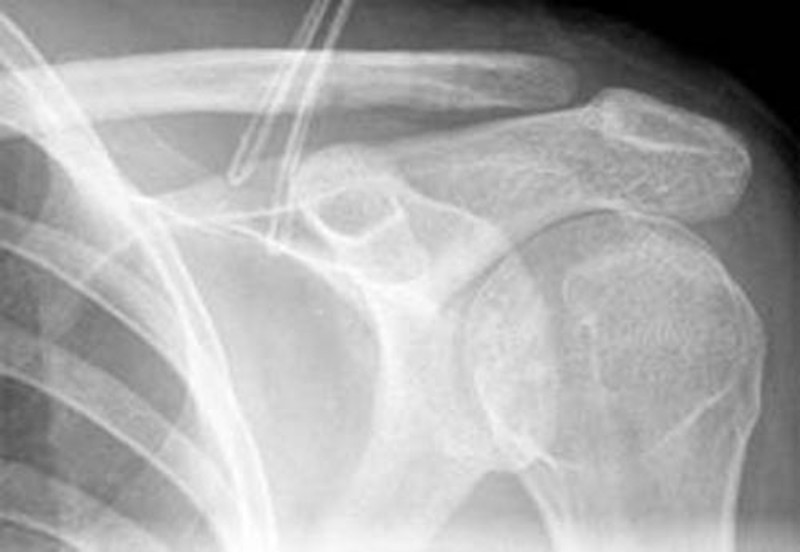
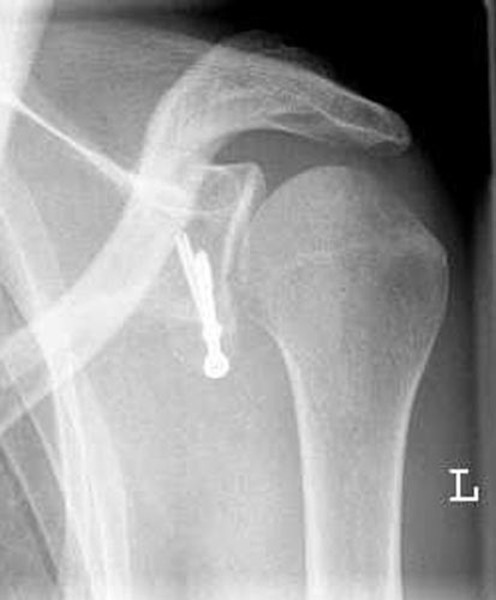
Kalkschulter
Kalkschulter – Ursache/ Symptomatik
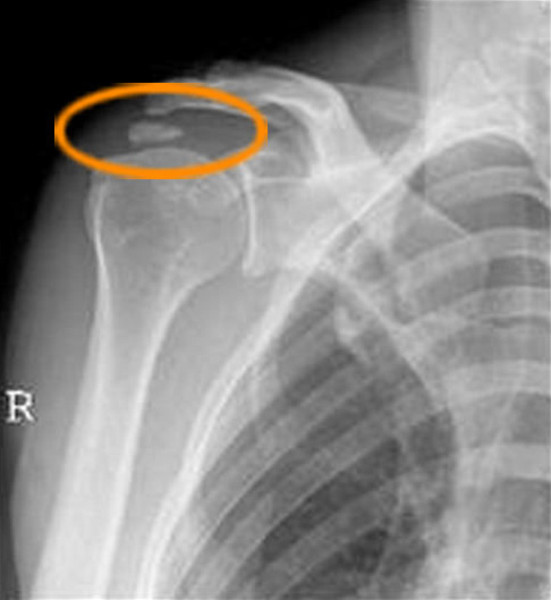
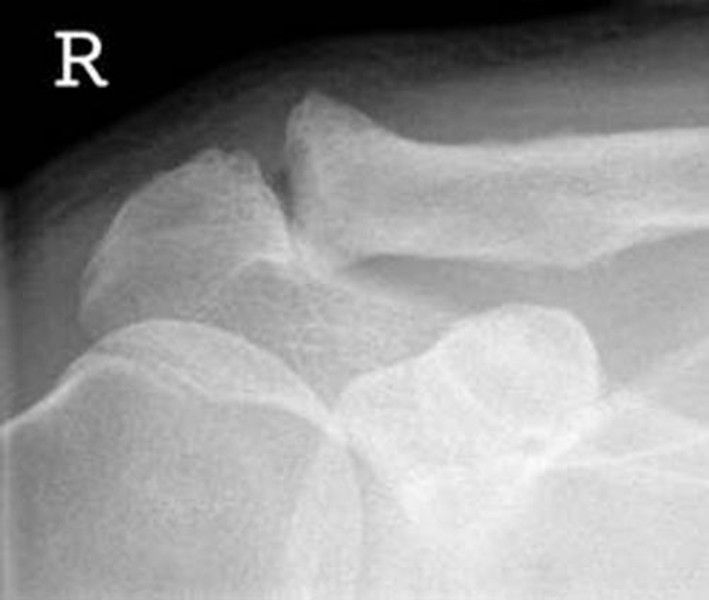
Bei der Kalkschulter bildet sich im Sehnenmantel (= Rotatorenmanschette), der den Oberarmkopf umgibt ein Kalkdepot Die Krankheit verläuft in 3 Stadien. Im ersten Stadium wird ein Kalkdepot gebildet. Im 2. Stadium kommt es zu einer Ruhephase, die in ein drittes Stadium, der Auflösungsphase münden kann. Schmerzen treten dann vor allem bei Überkopfbewegungen und nachts beim Liegen auf der betroffenen Seite auf. Im Rahmen einer Spontanheilung entleert sich das Kalkdepot in den Schleimbeutel. Hierbei bestehen sehr starke Schmerzen, die bis zur Bewegungsunfähigkeit des Armes führen können.
Kalkschulter – Therapie
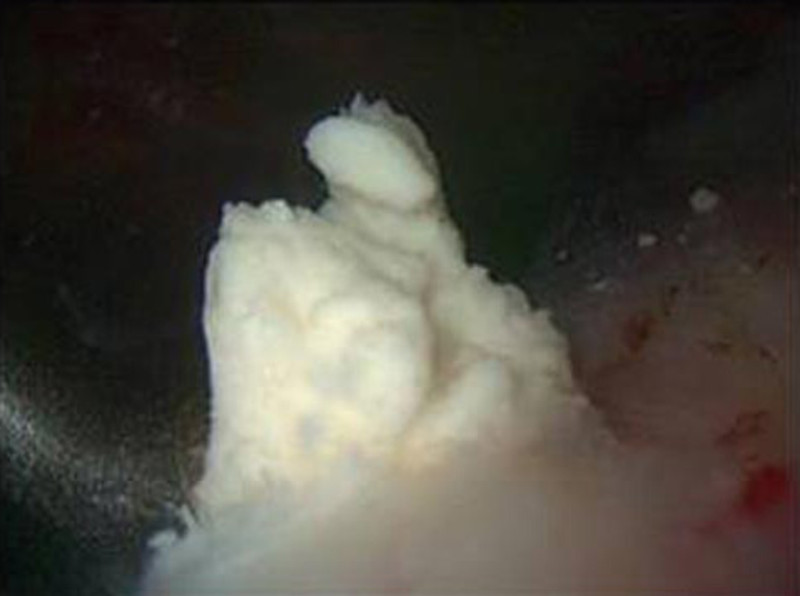
Im akuten Stadium wird die konservative Behandlung mit entzündungshemmenden Medikamenten und physikalischen Anwendungen durchgeführt. Bei chronischen Schmerzen ohne Auflösung des Kalkdepots ist die arthroskopische Entfernung des Kalkherdes angezeigt. In der arthroskopischen Operation wird mit 2–3 ca. 1cm großen Hautschnitten das Kalkdepot aufgesucht. Danach erfolgt die Eröffnung im Faserverlauf der Sehne (Bild 2) und Ausschälung des Kalkdepots. Eine abschließende ausführliche Spülung des Raumes unterhalb des Schulterdaches zum Entfernen auch kleinster Partikel und der Hautverschluss der 2–3 kleinen Zugänge beenden die Operation. 80 – 90 Prozent der Patienten sind mit dem Operationsergebnis zufrieden. Die Wiederaufnahme der Arbeit hängt vom ausgeübten Beruf ab und beträgt in der Regel 4 – 6 Wochen. Die mit einer arthroskopischen Operation verbundenen möglichen Risiken (Infektion, Schultersteife, Nervenschädigung) sind selten.
Kalkschulter – Nachbehandlung
Die Nachbehandlung beginnt am ersten Tag nach der Operation mit frühfunktionellen Bewegungsübungen. Schienen oder ähnliche Hilfsmittel sind nicht notwendig. Der stationäre Aufenthalt beträgt in der Regel 2-3 Tage.
Impingement Syndrom
Impingement-Syndrom – Ursache/Symptomatik
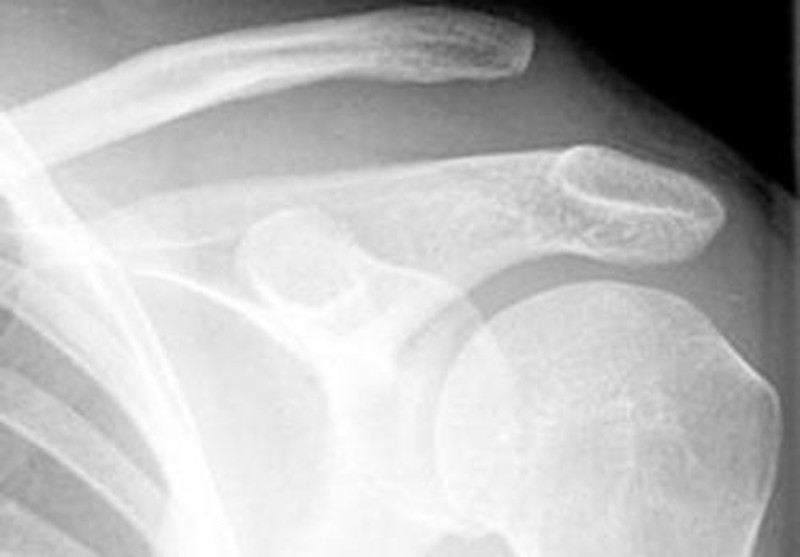
Unter dem „klassischen Outlet-Impingement“ versteht man eine räumliche Enge zwischen dem Schulterdach und dem Oberarmkopf, welche durch die Form des Schulterdaches und einer Spornbildung bedingt ist. In diesem Raum verlaufen die Sehnen der Rotatorenmanschette, die den Oberarmkopf im Gelenk zentrieren. Schmerzen bei Bewegungen des Armes über die Horizontale und nachts stellen die Hauptsymptome dar. Weiterhin wird häufig über eine Kraftminderung bei Bewegungen in den Raum berichtet.
Impingement-Syndrom – Therapie
Durch Krankengymnastik und entzündungshemmende Medikamente kann in frühen Stadien häufig eine komplette Schmerzfreiheit erreicht werden. Bei anhaltenden Beschwerden wird der überstehende "Sporn" arthroskopisch abgefräst. In 85 Prozent der Fälle führt dies zu guten bis sehr guten Ergebnissen.
Impingement-Syndrom – Nachbehandlung
Der stationäre Aufenthalt beträgt 2-3 Tage, eine Ruhigstellung des Armes ist nicht notwendig. Nach 4-6 Wochen darf der Arm ohne Einschränkungen belastet werden.
Schultereckgelenk
Schultereckgelenkarthrose – Ursache/Symptomatik
Mit zunehmendem Alter treten Verschleißerscheinungen im Schultereckgelenk auf. Hierbei kommt es zur teilweisen oder völligen Aufhebung des Gelenkspaltes zwischen Schlüsselbein (Klavikula) und Schulterdach (Acromion). Betroffen sind besonders Menschen mit kraftbetonten Überkopfarbeiten. Häufig bestehen Nachtschmerzen sowie Schmerzen bei bestimmten Armstellungen (Überkopf und Kreuzen des Armes vor dem Körper), die in Richtung Nacken und Schulterblatt ausstrahlen können. Ein Druckschmerz direkt über dem Gelenk ist typisch.
Schultereckgelenkarthrose – Therapie
Führen krankengymnastische Übungsbehandlungen, physikalische Maßnahmen und Injektionen in das Gelenk nicht zum gewünschten Erfolg kann eine operative Versorgung indiziert sein. Hierbei werden arthroskopisch oder über einen kleinen Hautschnitt (ca. 6-8 mm) des degenerativ veränderten Schlüsselbeines entfernt. Der Krankenhausaufenthalt beträgt 2-3 Tage. Der Arm sollte für 4-6 Wochen geschont werden.
Schultereckgelenkarthrose – Nachbehandlung
Der Krankenhausaufenthalt beträgt 2-3 Tage. Der Arm sollte für 4-6 Wochen geschont werden.
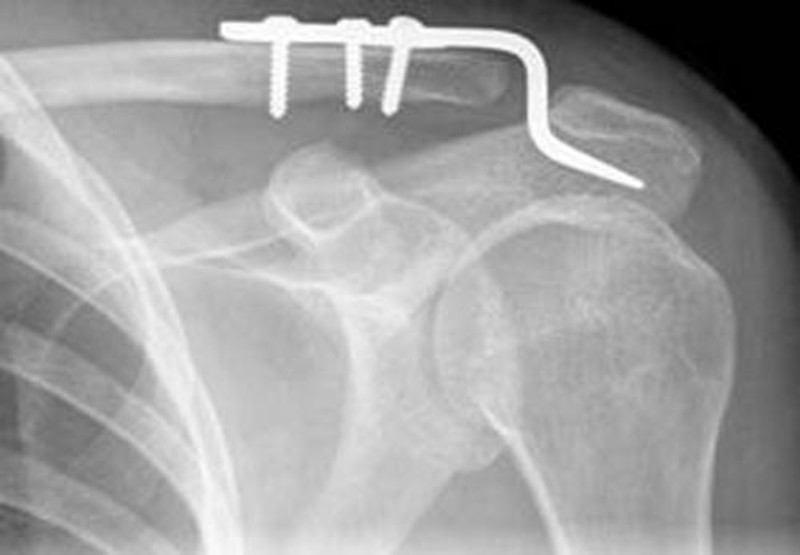
Schultereckgelenksprengung – Ursache/Symptomatik
Verletzungen des Schultereckgelenkes treten meist bei direktem Sturz auf die Schulter auf. Hierbei kommt es abhängig vom Ausmaß der Verletzung der beteiligten Bandstrukturen zu einer zunehmenden Instabilität im Schultereckgelenk. Eine Stufenbildung um Schaftbreite wird als „Klaviertastenphänomen“ bezeichnet.
Schultereckgelenksprengung – Therapie
Die meisten Schultereckgelenkssprengungen können konservativ therapiert werden. Bei höhergradigen Verletzungen ist eine operative Stabilisierung indiziert. Eine Möglichkeit hierzu ist die Versorgung mittels einer speziellen Hakenplatte. Diese wird über einen kleinen Hautschnitt eingebracht.
Schultereckgelenksprengung – Nachbehandlung
Der Krankenhausaufenthalt beträgt 2-3 Tage. Der Arm wird für 12-14 Tage in einer Armschlinge geschont. Nach 12 Wochen erfolgt die Entfernung der Platte. Alternativ werden auch minimalinvasive Verfahren ohne Metallentfernung durchgeführt.
Traumatische Schulterinstabilität
Traumatische Schulterinstabilität – Ursache/Symptomatik
Es werden verschiedene Formen der Schulterinstabilität unterschieden. Die vordere untere Instabilität nach erfolgter Schulterluxation ist die mit Abstand häufigste Form. Bei der akuten vorderen unteren Schulterluxation wird unter Schmerzausschaltung schonend der Kopf in die Gelenkpfanne zurückgeführt. Anschließend erfolgt die Ruhigstellung und krankengymnastische Übungsbehandlung. Führt diese nicht zum Erfolg, ist in Abhängigkeit des Alters und der Aktivität des Patienten eine Operation in Erwägung zu ziehen. Der Patient hat in verschiedenen Armstellungen die Fähigkeit verloren den Oberarmkopf in der Gelenkpfanne zu zentrieren. Schmerzen und ein Instabilitätsgefühl bei Wurfbewegungen können hierbei die Folge sein. Ein kurzfristiges Taubheitsgefühl im Arm kann auftreten.
Arthroskopische Stabilisation
Besteht eine symptomatische Instabilität, die konservativ nicht zur Ausheilung gebracht werden kann, ist die arthroskopische Stabilisation indiziert. Hierbei besteht das Operationsziel darin, die abgerissene Gelenklippe (= Labrum) an die Gelenkpfanne in anatomischer Form mit Fadenankern wieder anzunähen und dabei den überdehnten Kapselbandapparat auf ursprüngliche Länge zurückzuführen.
Arthroskopische Stabilisation – Vor der Behandlung
In den ersten 6 Wochen werden passive und aktiv-unterstützte Bewegungen durchgeführt. In der 7. bis 12. Woche wird die freie Beweglichkeit wiederhergestellt. Ab dem 4. Monat werden Kräftigungsübungen begonnen. Nach Abschluss des 5. Monats erfolgt die Freigabe zur Vollbelastung.
Arthroskopische Stabilisation – Nachbehandlung
In den ersten 6 Wochen werden passive und aktiv-unterstützte Bewegungen durchgeführt. In der 7. bis 12. Woche wird die freie Beweglichkeit wiederhergestellt. Ab dem 4. Monat werden Kräftigungsübungen begonnen. Nach Abschluss des 5. Monats erfolgt die Freigabe zur Vollbelastung.
OP nach Latarjet
Wenn bei der vorderen unteren Schulterluxation ein erheblicher knöcherner Pfannenrandschaden eingetreten ist, muss die Gelenkpfanne wieder durch Knochen aufgebaut werden. Bei der Operation nach Latarjet wird dabei der Rabenschnabelfortsatz (Proc. coracoideus) mit den anhängigen Sehnen in den Defekt versetzt Dies führt zu einer außerordentlich hohen Stabilität nach Einheilung des Knochens.
OP nach Latarjet – Nachbehandlung
In den ersten 6 Wochen werden passive und aktiv-unterstützte Bewegungen durchgeführt. In der 7. bis 12. Woche wird die freie Beweglichkeit wiederhergestellt. Ab dem 4. Monat werden Kräftigungsübungen begonnen. Nach Abschluss des 5. Monats erfolgt die Freigabe zur Vollbelastung.
Bizepssehne
Bizepsehnenerkrankungen – Ursache/Symptomatik
Die Bizepssehne kann an verschiedenen Stellen ihres Verlaufes geschädigt sein, entsprechend sind die Therapieformen. Kommt es zu einem Riss der langen Bizepssehne tritt meist ein einschießender Schmerz mit Bluterguss und Deformität des Bizepssehnenbauches auf. Die Schmerzen lassen in der Regel schnell nach, der Funktionsverlust ist gering und eine weitere Therapie ist meist nicht notwendig. Ist hingegen die lange Bizepssehne direkt an ihrem Ursprung geschädigt (= SLAP-Läsion) bestehen meist chronische belastungsabhängige Schmerzen im Schultergelenk. Wurf- und Überkopfbewegungen sind schmerzhaft. Durch einen operativen Eingriff mit Refixierung der Bizepssehne kann die Schädigung zur Ausheilung gebracht werden. Hierbei wird die Bizepssehne mit der dazugehörigen Gelenklippe mit Fadenankern refixiert. Ist die Bizepssehne jedoch bereits erheblich geschädigt, wird die Bizepssehne entweder durchtrennt (= Tenotomie) oder aus dem Gelenk verlagert (= Tenodese). Ist die Bizepssehne an Ihrem Ansatz an der Speiche abgerissen (= Ruptur der distalen Bizepssehne), wird meist die operative Refixierung notwendig.
SLAP-Läsion – Ursache/Symptomatik
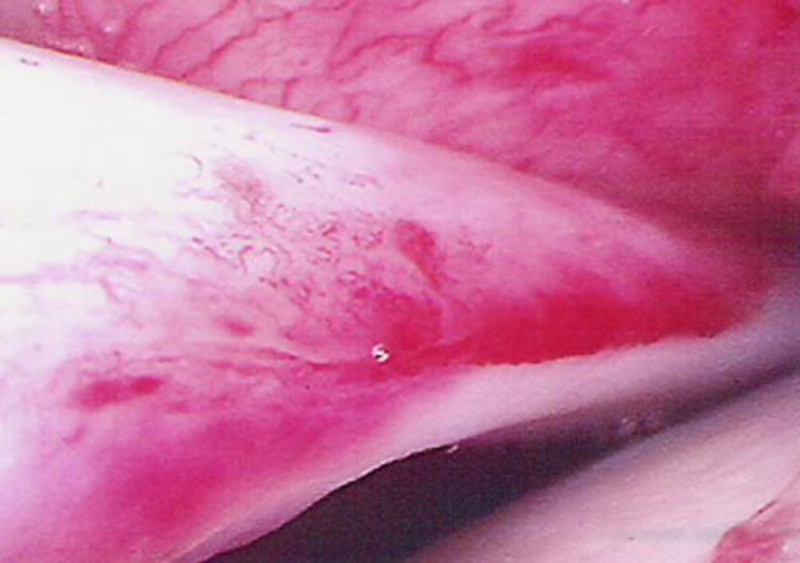
Diese Verletzung betrifft häufig Überkopfsportler (Volleyball, Handball, Tennis) mit dann typischen Schmerzen unter Belastung (z.B. Wurfbewegung). In der Regel sollte diese Verletzung bei aktiven Patienten mit Schmerzen operiert werden. In der arthroskopischen Operation wird mit drei ca. 1cm großen Hautschnitten die Bizepssehnenankerläsion (= SLAP-Läsion) dargestellt und der Ansatz von Narbengewebe befreit. Danach erfolgt die Platzierung der Anker mit einem dazugehörigen Faden. Ein Fadenschenkel wird durch das Gewebe (Bild 2) geführt und anschließend wird der Knoten gesetzt (Bild 3), je nach Größe des Risses werden weitere Anker gesetzt (Bild 4). Der Hautverschluss der 2–3 kleinen Zugänge beendet die Operation.
SLAP-Läsion – Therapie
In der arthroskopischen Operation wird mit drei ca. 1cm großen Hautschnitten die Bizepssehnenankerläsion (= SLAP-Läsion) dargestellt und der Ansatz von Narbengewebe befreit. Danach erfolgt die Platzierung der Anker mit einem dazugehörigen Faden. Ein Fadenschenkel wird durch das Gewebe (Bild 2) geführt und anschließend wird der Knoten gesetzt (Bild 3), je nach Größe des Risses werden weitere Anker gesetzt (Bild 4). Der Hautverschluss der 2–3 kleinen Zugänge beendet die Operation.
SLAP-Läsion – Nachbehandlung
In den ersten 6 Wochen werden passive und aktiv-unterstützte Bewegungen durchgeführt. In der 7. bis 12. Woche wird die freie Beweglichkeit wiederhergestellt. Ab dem 4. Monat werden Kräftigungsübungen begonnen. Nach Abschluss des 5. Monats erfolgt die Freigabe zur Vollbelastung.
Riss der distalen Bizepssehne – Ursache/Symptomatik
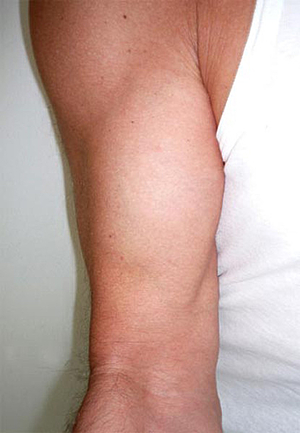
Bei maximaler Kraftbelastung im gebeugten Ellenbogengelenk (z. B. Auffangen eines schweren Gegenstandes) kann es zu einem Abriss der Bizepssehne am Unterarm kommen. Kraftminderung bis zur Kraftlosigkeit bei Beugung und Drehbewegung im Ellenbogengelenk sind typisch. Meist findet sich oberhalb des Ellenbogengelenkes ein Hämatom (Bluterguss). Ist der Bizepsmuskel gut ausgebildet, kann ein Höhertreten des Muskelbauches beobachtet werden.
Nach oben verlagerter Muskelbauch:
Riss der distalen Bizepssehne – Therapie
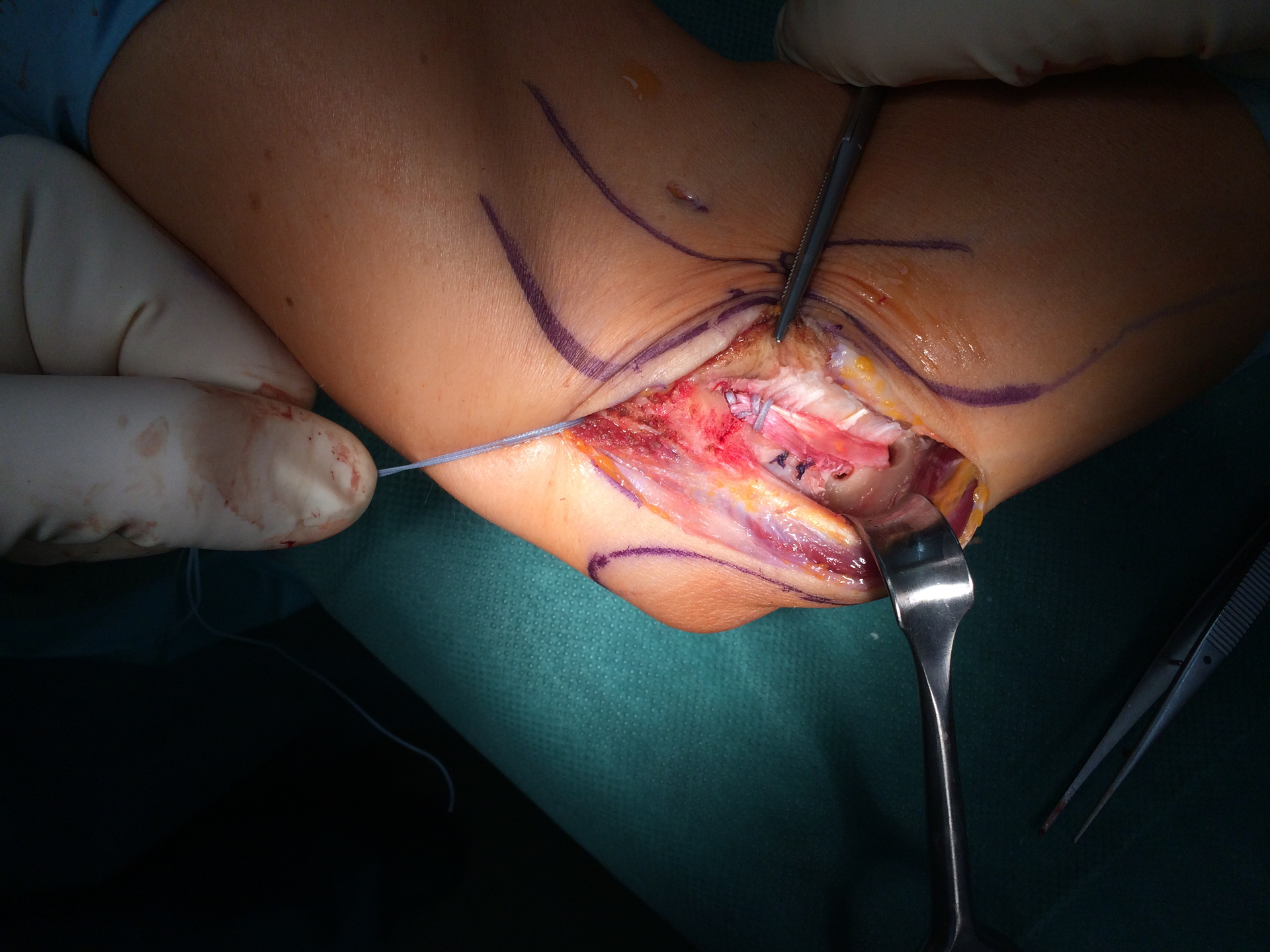
Im Regelfall sollte eine rasche operative Versorgung der Verletzung angestrebt werden, da die wesentliche Kraft zur Beugung und Außendrehung im Ellenbogengelenk durch den Bizepsmuskel erbracht wird. Über einen Hautschnitt am Ellenbogen wird der Ansatz der Bizepssehne am Unterarm dargestellt und die Sehne mit Hilfe von Fadenankern fixiert.
Refixation der distalen Bizepssehne mit Fadenankern:
Riss der distalen Bizepssehne – Nachbehandlung
Die Nachbehandlung erfolgt in einer speziellen Ellenbogenorthese mit frühzeitiger Physiotherapie. In den ersten 6 Wochen wird die freie Beweglichkeit des Ellenbogengelenkes wieder hergestellt, gefolgt von Kräftigungsübungen in der 7. bis 12. Wochen. Freigabe zur Vollbelastung wird nach Abschluss von 12 Wochen erteilt. Der Krankenhausaufenthalt beträgt 2-3 Tage.
Schultersteife
Schultersteife – Ursache/Symptomatik
Bei der Schultersteife (Frozen shoulder, adhäsive Capsulitis) handelt es sich um einen entzündlichen Prozess der Schultergelenkskapsel, welcher mit einer Verdickung der Kapsel und Verminderung des Kapselvolumens einhergeht. Unfälle und Operationen am Schultergelenk können Auslöser einer Schultersteife sein. Daneben werden bei Diabetikern und Schilddrüsenerkrankungen vermehrt Schultersteifen beobachtet. In der Mehrzahl der Fälle ist die Ursache jedoch unbekannt. Der spontane Verlauf der Erkrankung variiert zwischen 6 Monaten und 3 Jahren. Die Einschränkung der passiven und aktiven Beweglichkeit des betroffenen Schultergelenkes, sowie der Nachtschmerz kennzeichnen die Erkrankung.
Schultersteife – Therapie
Nach durchgeführter konservativer Therapie mit Krankengymnastik, Eistherapie und in ausgewählten Fällen mit einer Kortisontherapie empfehlen wir bei fortbestehenden Beschwerden und erheblich eingeschränkter Lebensqualität die arthroskopische Spaltung der Kapsel zur Wiederherstellung der Beweglichkeit. Im Gegensatz zur Mobilisation des Schultergelenkes in Narkose, bei welcher die Kapsel an ihrer schwächsten Stelle „zerissen“ wird, führen wir die Spaltung der Kapsel arthroskopisch durch. Unter Sicht werden bei diesem Verfahren wichtige Strukturen geschont und das Risiko von Begleitverletzungen minimiert.
Schultersteife – Nachbehandlung
Im weiteren Verlauf werden ambulant intensive krankengymnastische Übungsbehandlungen durchgeführt. Eine Ruhigstellung ist nicht nötig. Der Krankenhausaufenthalt beträgt 3-5 Tage. Postoperativ werden die Patienten intensiv durch die physiotherapeutische Abteilung mehrmals am Tag betreut. Weiterhin stehen zur kontinuierlichen Bewegung der Schulter Bewegungsschienen bereit. Zur adäquaten Schmerztherapie kommen moderne Verfahren wie lokale Schmerzkatheter zum Einsatz. Fazit: Durch eine Operation erfolgt eine rasche Schmerzreduktion und eine zügige Zunahme der Beweglichkeit im Schultergelenk.
Rotatorenmanschettenruptur
Rotatorenmanschettenruptur – Ursache/Symptomatik
Vier Sehnen (Rotatorenmanschette) umschließen und führen den Oberarmkopf. Sehnenrisse kommen mit zunehmendem Alter aufgrund von Verschleiß gehäuft vor. Während unter 50 Jahren ein Sehnenriss eher selten vorkommt, ist in der Altersgruppe über 70 Jahre bereits jeder Dritte betroffen. Meist sind alltägliche Bewegungen oder kleinere Unfälle ausreichend, um eine vorgeschädigte Sehne zum Reißen zu bringen. Kurz nach dem Durchreißen besteht ein einschießender Schmerz kombiniert mit Bewegungsunfähigkeit. Nach der akuten Phase ist der Patient meist durch belastungsabhängige Schmerzen bei Überkopf- und abspreizenden Bewegungen geplagt. Kraftverlust und besonders der Nachtschmerz beim Liegen auf der Schulter sind weitere Symptome. Die Untersuchung des Patienten ist der Schlüssel zur Diagnose, der Ultraschall bestätigt den Sehnenriss. Die Kernspintomographie gibt entscheidende Hinweise zur Qualität des Gewebes.
Rotatorenmanschettenruptur – Therapie
Die Therapie ist individuell und richtet sich nach dem Alter, dem Funktionsanspruch des Patienten, der Größe des Risses und der Qualität des Gewebes. Jüngere Patienten mit hohem funktionellen Anspruch und guter Sehnenqualität werden in der Regel operativ behandelt. Zur Verfügung stehen die arthroskopische Sehnennaht und in seltenen Fällen bei erheblicher Vorschädigung Sehnentransfers. Ältere Patienten mit fortgeschrittener Degeneration und geringem funktionellen Anspruch werden zunächst konservativ behandelt. In der Akutphase werden zur Schmerzreduktion entzündungshemmende und schmerzlindernde Medikamente, Eisanwendungen und krankengymnastische Übungsbehandlungen eingesetzt. Sollte dies nicht zum Erfolg führen, ist eine Operation in Erwägung zu ziehen. Als Möglichkeiten stehen hier die Sehnennaht, Glättung der Sehnen oder Sehnenersatzoperationen zur Verfügung. Der stationäre Aufenthalt nach einer Sehnenrekonstruktion beträgt 3 Tage. Bei Durchführung der beschriebenen operativen Behandlung und Nachbehandlung können 80 Prozent der Sehnenrisse zur Ausheilung gebracht werden. Die Schmerzen werden in 90 Prozent der Fälle gebessert oder verschwinden.
Rotatorenmanschettenruptur – OP-Technik
In unserer Klinik werden ca. 90% aller Rotatorenmanschettennähte arthroskopisch („Schlüssellochchirurgie“) durchgeführt.
Vor der Operation wird ein Katheter durch den Narkosearzt appliziert. Hierdurch können Schmerzen in den ersten Tagen nach der Operation ausgeschaltet werden.
Ziel der Operation ist die spannungsfreie Naht der Sehne in anatomischer Stellung.
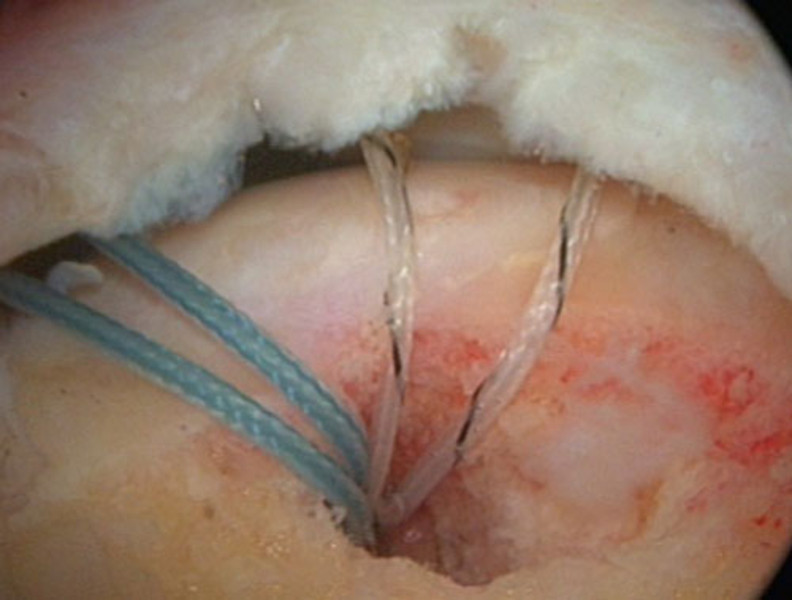
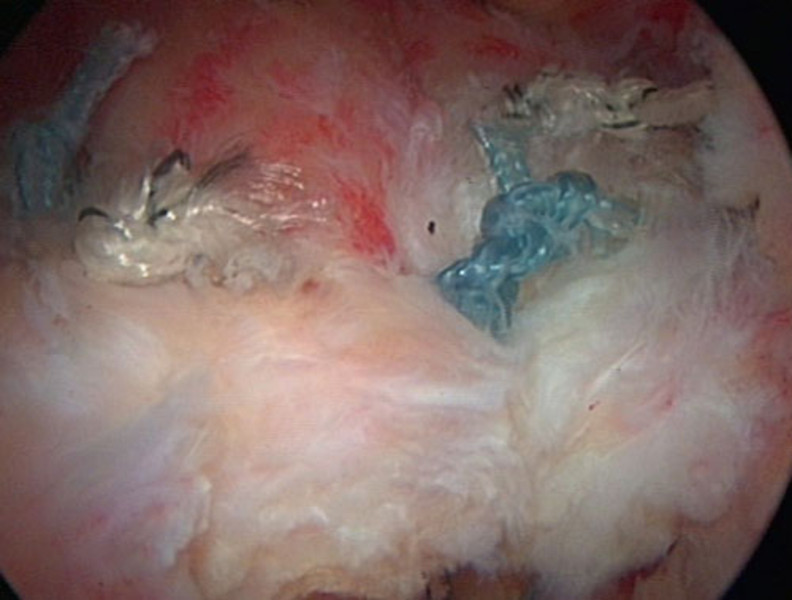
In der Operation wird der Sehnenriß arthroskopisch dargestellt (Bild 1). Der erste Fadenanker wird an die Knorpelknochengrenze gesetzt und die Fadenenden werden durch diese Sehne geführt (Bild 2). Anschließend wird dieser Vorgang mit einem zweiten Fadenanker wiederholt (Bild 3). Abschließend werden die Fadenenden verknotet und dadurch die Sehne auf dem Knochen fest verankert (Bild 4).
Rotatorenmanschettenruptur – Nachbehandlung
Das entscheidende Prinzip der Nachbehandlung ist, dass durch das langsame Einwachsen der Sehne die Stabilität der Sehnennaht mit der Zeit langsam zunimmt. So beträgt nach 6 Wochen die Stabilität der Sehnennaht nur 30 Prozent von einer gesunden Sehne und erreicht erst nach 5-6 Monaten die volle Stabilität. Deshalb wird die Schulter in den ersten 6 Wochen auf einem Luftkissen geschont und nur zu passiven Bewegungen freigegeben. Ab der 7. Woche sind aktive Bewegungen erlaubt und alltägliche Bewegungen ( z.B. Autofahren ) können wieder aufgenommen werden. Im Vordergrund der Nachbehandlung steht nun die Wiederherstellung der freien Beweglichkeit. Ab der 13. Woche ist der Beginn von Kräftigungsübungen unter strikter Beachtung der Schmerzgrenze erlaubt. Nach Ablauf von 5 Monaten steht der Behandlungsabschluss mit Vollbelastung.
Rotatorenmanschettenruptur – eigene Ergebnisse
Download PDF Rotatorenmenschettenruptur
Leistungsspektrum Ellenbogen
Ellenbogen
Der Ellenbogen besteht aus drei Gelenkanteilen, die durch ihre Passform und den gelenküberspannenden Bandapparat ein sehr stabiles Gelenk bilden. Zwischen den beiden Unterarmknochen Elle und Speiche und deren Gelenkpartner, dem Oberarm ist eine Scharnierbewegung möglich. Zwischen Elle und Speiche findet zudem eine Drehbewegung des Unterarmes statt. Bei dieser Bewegung wird das Handgelenk in die Drehung mit einbezogen. Trotz des sehr straffen Kapsel-Band-Apparates und der starken gelenkübergreifenden Muskulatur ist der Ellenbogen durch die ungünstigen Krafteinwirkungen und dem langen Hebel bei Stürzen auf den ausgestreckten Arm gefährdet eine Bandverletzung zu erleiden. Nach dem Schultergelenk ist der Ellenbogen das Gelenk mit der zweithäufigsten Wahrscheinlichkeit auszukugeln.
Aufgrund der komplexen Anatomie und Biomechanik des Ellenbogens bedarf es bei Verletzungen und Erkrankungen einer speziellen Expertise die Probleme zu verstehen und eine erfolgreiche konservative oder operative Therapie einzuleiten.
Neben der differenzierten klinischen Untersuchung unterstützen das konventionelle Röntgenbild, die Sonographie, die dynamische Durchleuchtung unter dem Bildverstärker, die Kernspin- und die Computertomographie die exakte Diagnosestellung.
Tennisellenbogen
Ursachen
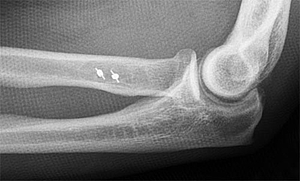
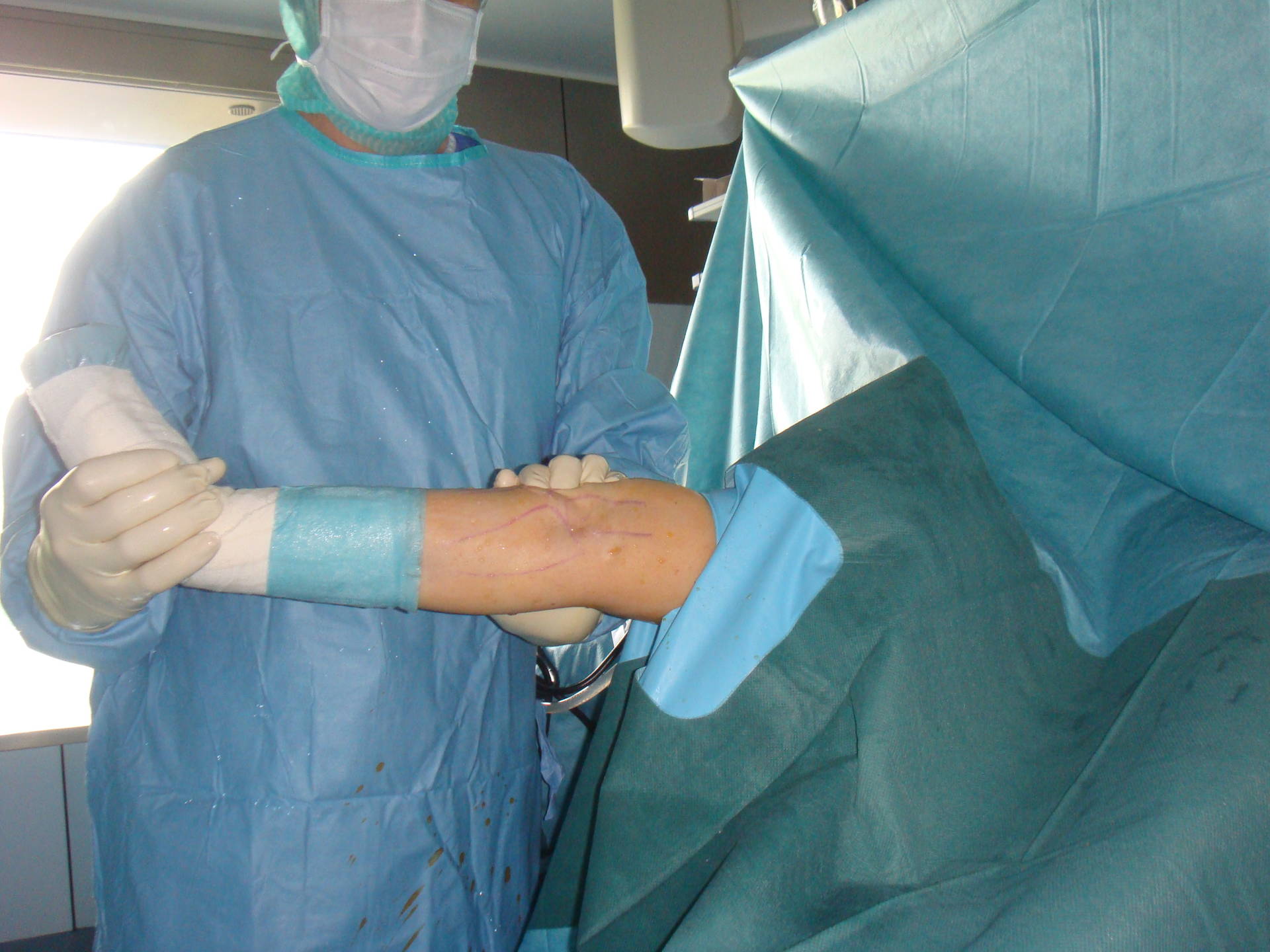
Der Tennisellenbogen (Epicondylitis humeri radialis) - diese Diagnose beschreibt eher ein Symptom. Es handelt sich dabei um eine Schmerzangabe am radialen (außenseitigen) Epicondylus des Oberarms mit Ausstrahlung in die Unterarmstreckmuskeln.
Der typische Druckpunkt bei liegt an der im Bild dargestellten Stelle.
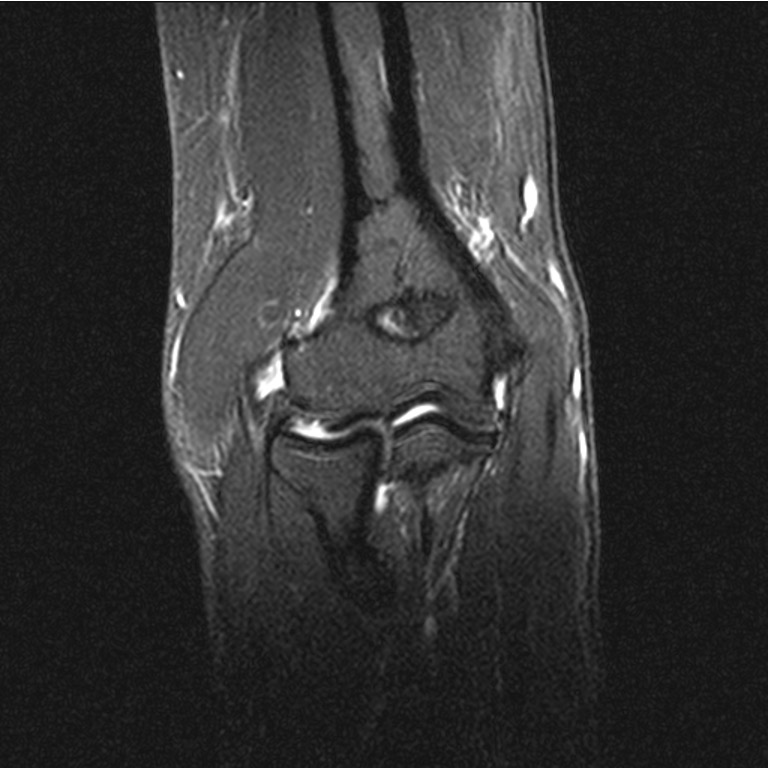
Häufig wird die Erkrankung durch eine ungewohnte starke körperliche Tätigkeit ausgelöst bzw. durch monotones Arbeiten (z.B. Computertätigkeiten) – auch als Mausarm bekannt. Grund der Schmerzen ist eine Ansatzschädigung der Unterarmstrecksehnen am äußeren Oberarmknochen (siehe MRT).
(Bild: Extensorendefekt am Sehnenursprung)
Symptome
Patienten mit dieser Erkrankung leiden vor allem an Schmerzen, die oft durch Alltagsbewegungen ausgelöst werden. Hierzu gehören z.B. das Einschenken einer Kaffeetasse, das Auswringen eines Lappens, Schraubbewegungen wie beim Öffnen einer Flasche oder auch belastende Tätigkeiten im Beruf, beim Sport oder den geliebten Hobbys. Typischerweise ist der Hauptschmerz direkt am Sehnenansatz am radialen Epicondylus und strahlt häufig in die Unterarmstreckmuskulatur aus.
Konservative Therapie des Tennisarms
Es gibt zahlreiche Verfahren, die in die Therapie einfließen können. Aus unserer Sicht sind folgende zu empfehlen.
In der akuten Phase benötigt der Ellenbogen etwas Ruhe. Zusätzlich sollten entzündungshemmende, schmerzlindernde Medikamente eingenommen werden. In seltenen Fällen ist bei sehr starken Schmerzen auch mal eine Gipsschiene für wenige Tage erforderlich.
- Patienten mit dieser Erkrankung sollten auf die auslösenden schmerzhaften Dinge, wie zum Beispiel vermehrtes Tippen an der Tastatur oder monotone Handtätigkeiten sowie Belastungen für die Hand und den Ellenbogen verzichten.
- Kinesiotape: Beim Kinesio-Taping werden elastische Klebebänder auf die Haut aufgetragen und damit Strukturen und Wirkungsmechanismen der Muskulatur und Gelenke therapeutisch beeinflusst. Über Schmerzrezeptoren wird die Blut- und Lymphzirkulation positiv beeinflusst.
- Querfriktion des Sehnenansatzes und Triggerpunktbehandlung: Dieses krankengymnastische Verfahren dient der Schmerzlinderung. Darüber hinaus werden betroffene Sehnen und Muskeln durch diese Therapie wirksam mobilisiert und zur Heilung angeregt.
- Die Kombination aus exzentrischen Kräftigungs- und Dehnübungen der Streckmuskulatur am Unterarm kann eine Schmerzlinderung bringen. Allerdings benötigt diese Behandlung etwas Zeit bis sie wirkt. Sie kann aber jederzeit in Eigenregie gemacht werden und hat den nachhaltigsten Effekt für ein gutes Ausheilungsergebnis.
- Physikalische Maßnahmen wie ultraschallgestützte Wärmetherapie (Ultraschall Iontophorese), Elektrotherapie, Fango oder Eisbehandlungen sind ebenfalls zu empfehlen.
- Die Anwendung von Bandagen und Spangen ist ein Hauptbestandteil des Therapiekonzeptes beim Tennisellenbogen. Die Wirkung lässt sich durch die Kompression des elastischen Gestrickes und durch die eingearbeiteten Silikonpelotten an den schmerzhaften Triggerpunkten bzw. überlatetetn Muskelstellen erklären. Die Bandage erreicht eine Lastreduktion auf den Sehnenansätzen und verteilt die Belastung großflächig über die Unterarmmuskulatur. Die Pelotten haben eine Massagewirkung und bewirken eine Art Triggerpunkt Stimulation, fast wie die behandelnden Hände eines Physiotherapeuten.
- Lokale Injektionsbehandlungen sind ebenfalls ein Baustein der Therapie. In den letzten Jahren kommt man zunehmend davon ab Cortison zu infiltrieren, da dieses Medikament erhebliche Nebenwirkungen an den Sehnen verursachen kann. Es gibt mittlerweile bessere Wirkstoffe die sogar einen heilenden Effekt haben. Hierzu gehören zum Beispiel ACP, Hyaluronsäure oder Eigenblut.
Es ist wichtig alle therapeutischen Maßnahmen auf die individuellen Bedürfnisse abzustimmen.
OP-Indikationen und Technik
Bestehen die Symptome länger als neun Monate spricht man von chronischen Verläufen. Die Indikation für eine operative Behandlung besteht wenn eine fehlgeschlagene konservative Therapie über diesen Zeitraum und inakzeptable Schmerzen vorliegen. Desweiteren sollten relevante Differenzialdiagnosen ausgeschlossen werden, die ähnliche Beschwerden wie einen Tennisellenbogen auslösen können. Hierzu gehören zum Beispiel degenerative Veränderungen der Bandscheiben an der Halswirbelsäule oder Verschleißschäden im Gelenk. Um diese Dinge herausfinden zu können brauchen wir gegebenenfalls ein MRT und Röntgen der Halswirbelsäule bzw. des Ellenbogens.
Um eine hohe Erfolgsrate in der Operation zu erreichen ist es wichtig sowohl eine Arthroskopie des Gelenkes, als auch gegebenenfalls die offene Rekonstruktion der geschädigten Weichteile bis hin zur Bandplastik durchzuführen.
Häufig zeigen sich erst im Rahmen der Arthroskopie relevante Gelenksschäden wie Knorpelschäden oder Instabilitäten, die das operative Vorgehen maßgeblich beeinflussen. Abhängig der arthroskopisch gewonnenen Erkenntnisse über das Gelenk wird das operative Verfahren an das jeweilige Problem angepasst.
Die operative Behandlung des Tennisellenbogens erfordert ein differenziertes Vorgehen und die dementsprechende Expertise des Operateurs mit dem gesamten Spektrum der erforderlichen OP Techniken um homogene Ergebnisse zu erreichen.
Die Nachbehandlung nach erfolgter Operation ist abhängig von der durchgeführten Technik. Je nach Operationsverfahren kann es bei der rein arthroskopischen Technik
(Bild: arthroskopische Behandlung des Sehnenschadens am Extensorenursprung)
bereits nach 4-6 Wochen wieder möglich sein voll zu arbeiten. Bei einer offenen Rekonstruktion der Strecksehnen in Kombination mit einer Bandverstärkung des äußeren Kapsel-Bandapparates durch eine Sehnentransplantation ist es in aller Regel 3-4 Monate erforderlich den Ellenbogen konsequent zu schonen.
(Bild: laterale Bandplastik mit einem Sehnentransplantat als Verstärkung)
Golfer-Ellenbogen
Symptome
Der Golfer-Ellenbogen führt zu einer schmerzhaften Schädigung der Beugemuskulatur des Unterarms am ulnaren (innenseitigen) Epicondylus (Knochenvorsprung am Oberarmknochen – siehe Bild).
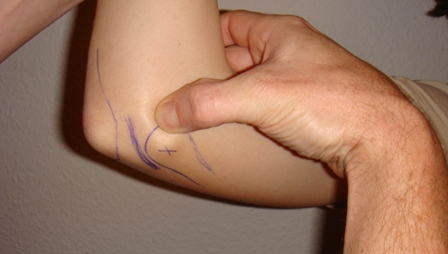
Der Golfer-Ellenbogen tritt in der Bevölkerung deutlich seltener auf als der Tennis-Ellenbogen. Die auslösenden Faktoren und die geschilderten Beschwerden der Patienten sind aber ähnlich wie die des Tennis Ellenbogens, eben nur auf der Innenseite. Insgesamt kann aber schon gesagt werden, dass die konservativen Maßnahmen zur Behandlung des Golfer-Ellenbogens etwas schlechter anschlagen.
Ursachen
In der Regel führt eine Überlastung der Unterarmbeugemuskulatur zur Erkrankung der Muskelansätze durch chronische Nutzung im Beruf oder Sport. Häufig findet man bei Patienten mit dieser Erkrankung einen vermehrten X-Winkel (Cubitus valgus) der Armachse und eine Überstreckbarkeit.
Konservative Therapie
In der Regel lässt sich der Golfer-Ellenbogen konservativ verbessern. Es werden die gleichen Maßnahmen wie beim Tennis-Ellenbogen aufgeführt angewandt. Führt die Therapie jedoch nicht zum gewünschten Erfolg kann durch eine relativ unkomplizierte Operation geholfen werden.
OP- Verfahren
Um das chronisch geschädigte Sehnengewebe operativ zu behandeln wird das Sehnen Gewebe der Unterarmbeugemuskulatur am innenseitigen Knochenvorsprung (ulnaren Epicondylus) abgelöst. Nach der Entfernung des geschädigten Gewebes werden die Sehnen wieder an den Knochen angenäht.
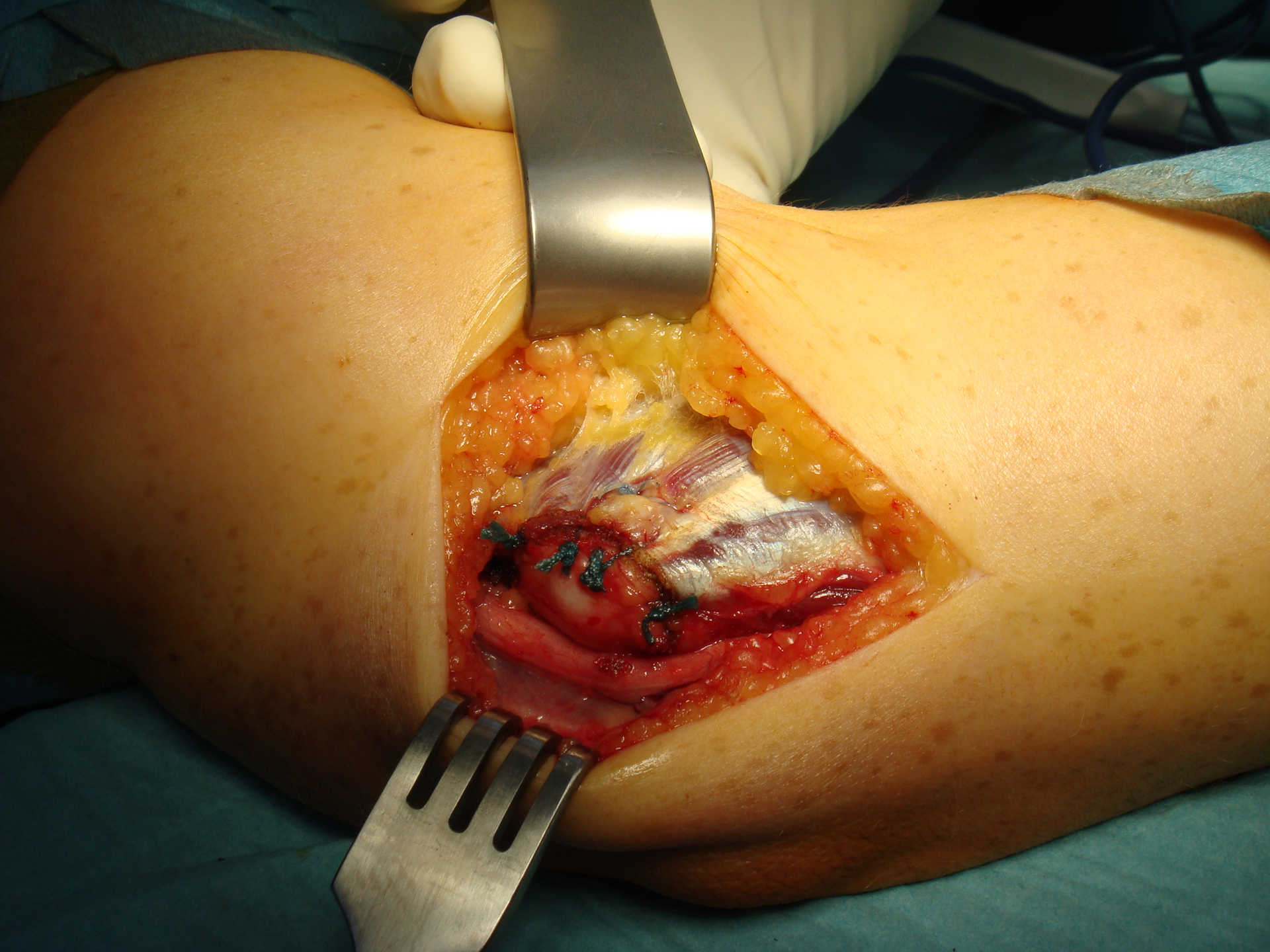
(Bild: Rekonstruktion der Beugesehnengruppe am Ursprung über Fadenanker)
Nachbehandlung
Der Ellenbogen sollte für etwa 6-8 Wochen geschont werden, darf aber von Anfang an bewegt werden. Zusätzlich wird Krankengymnastik mit Lymphdrainage verordnet.
Sulcus ulnaris Syndrom
Beim Sulcus ulnaris Syndrom leidet der Patient unter einem Taubheitsgefühl am vierten und fünften Finger, sowie an der ulnaren Handkante. Zusätzlich kann ein unangenehmer Druckschmerz direkt über dem Nervus ulnaris in seiner knöchernen Rinne hinter dem ulnaren Epicondylus vorliegen. In fortgeschrittenen Fällen kommt es bei motorischen Schädigungen des Nervs zu einer Kraftminderung und Atrophie („wegschmelzen“) der fingerspreizenden Muskulatur. Dies kann zu der typischen „Krallenhand“ führen.
Das Sulcus ulnaris Syndrom kann schicksalhaft auftreten oder ausgelöst durch häufigen Druck direkt über dem Nerv. Nicht selten ist der Nervus ulnaris nach Unfällen bzw. Operationen am Ellenbogen irritiert.
Zur Sicherung der Diagnose kann eine neurologische Untersuchung mit einer Nervenleitgeschwindigkeitsmessung hilfreich sein.
Konservative Therapie
Die konservative Therapie beinhaltet zum einen eine medikamentöse entzündungshemmende Behandlung bzw. Infiltrationen. Zusätzlich kann der Arm in einer entlastenden Schiene gelagert werden.
OP-Methoden (Neurolyse bzw. anteriore Transposition des Nervus ulnaris)
Führt die konservative Therapie nicht zur Linderung der Beschwerden, sollte eine operative Neurolyse, die Befreiung des Nervens, durchgeführt werden.
Teilweise ist es ausreichend den Nerven von Verklebungen und ggf. störenden knöchernen Irritationen zu befreien. Die Lage des Nervs wird dabei nicht verändert. Die Operation wird offen, durch einen Schnitt am innenseitigen Ellenbogen, durchgeführt.
Ist durch stark veränderte anatomische Strukturen im Nervenkanal nicht zu erwarten, dass die o.g. operative Vorgehensweise ausreicht oder der Nerv seinen Halt im Nervenkanal verloren haben, sollte er verlagert werden.
Dabei hat der Operateur zwei Möglichkeiten. Entweder wird der Nervus ulnaris in eine neue Nerventasche ins Unterhautfettgewebe oder in die Unterarmbeugemuskulatur vor den ulnaren Epicondylus gelegt.
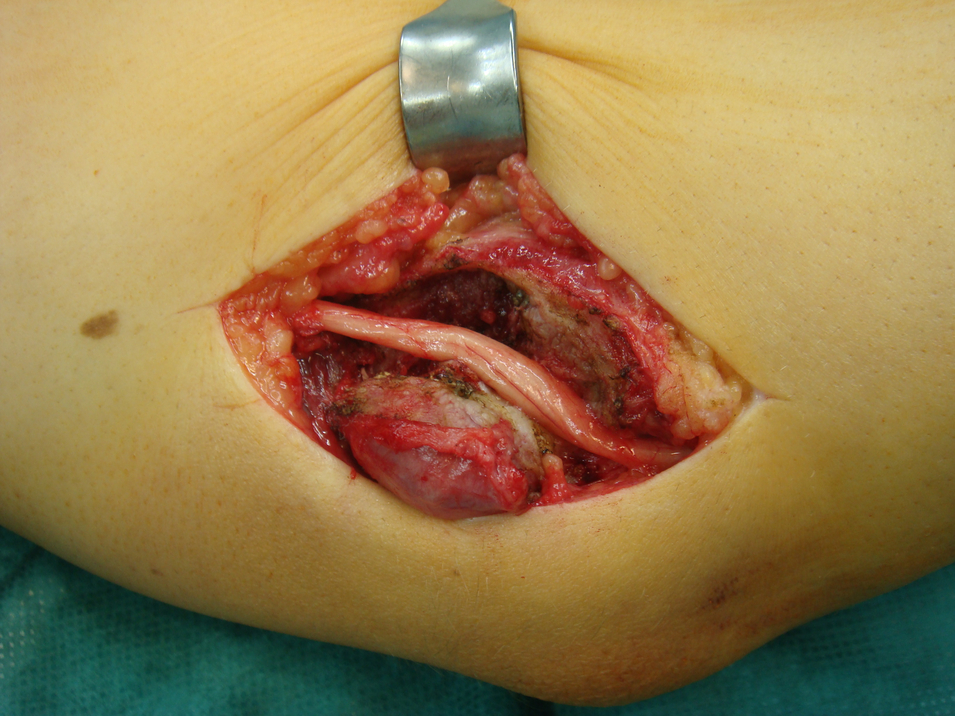
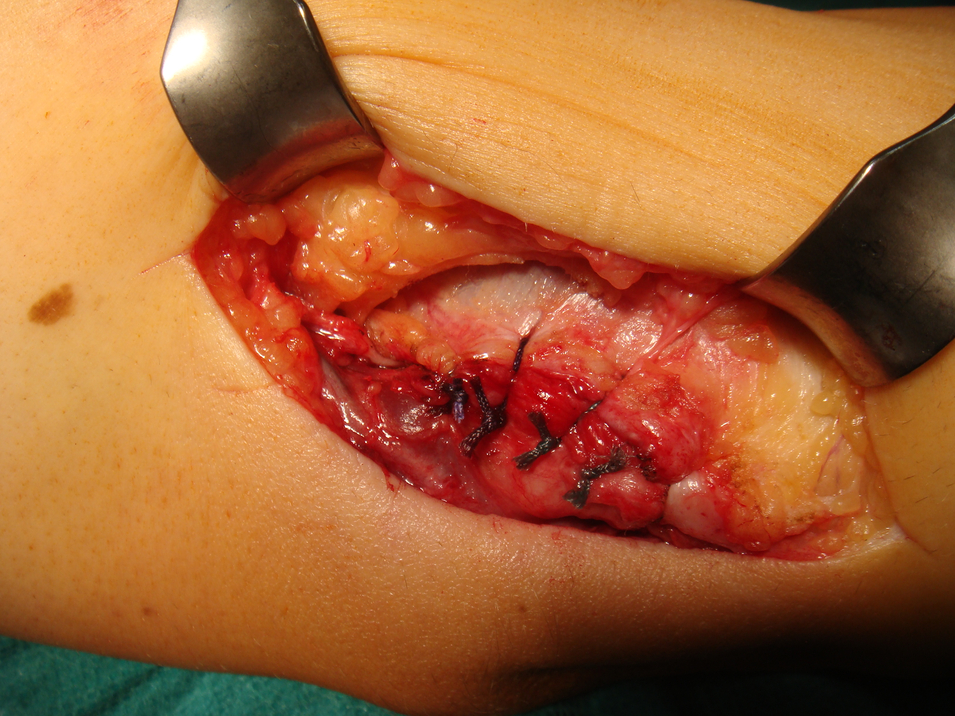
(Bild 1: Einbettung des Nervus ulnaris in die Muskulatur der Flexoren, Bild 2: Verschluss der Muskulatur über dem Nervus ulnaris)
Nachbehandlung
Eine Ruhigstellung ist nach der Neurolyse nicht notwendig. Der Ellenbogen kann nach der Operation sofort bewegt werden. Allerdings sollte der Ellenbogen geschont werden. Die Dauer der Schonung liegt je nach OP-Technik zwischen zwei und sechs Wochen. Nach sechs Monaten sollte durch den Neurologen die Nervenleitgeschwindigkeit gemessen werden, um den Erfolg des operativen Eingriffs zu kontrollieren.
Freie Gelenkkörper Ellenbogen
Freie Gelenkkörper entstehen durch Knorpelschäden im Gelenk oder durch abgebrochen Knochenanbauten (Osteophyten). Eine seltene Erkrankung ist die Bildung von Gelenkkörpern in der eigenen Gelenkschleimhaut, Chondromatose genannt. Egal aus welcher Ursache heraus Gelenkkörper entstehen, sie können den Gelenkknorpel und das Gelenk weiter schädigen und stoßen somit das Fortschreiten des Gelenkverschleißes, der Arthrose, an. Aus diesem Grund ist eine konservative Therapie prinzipiell nicht sinnvoll, aber bei unbedeutender Beschwerdesymptomatik möglich. In aller Regel ist die OP zur Entfernung der Gelenkkörper und Sanierung des Grundproblems, bei entsprechenden Beschwerden, zu empfehlen. Diese wären Schmerzen, Bewegungseinschränkungen, Blockaden und Ergüsse im Gelenk.
OP-Methoden
Durch einen arthroskopischen Eingriff (minimal-invasive Kamera-Technik) können schnell die Schmerzen und Bewegungseinschränkungen, die durch die freien Gelenkkörper entstehen, gelindert werden. Darüber hinaus werden durch die Entfernung der freien Gelenkkörper möglicher Folgeschäden am Gelenk entgegengewirkt. Die Ursachen der Gelenkkörper werden, sofern behandelbar, gleich mitversorgt damit bestmöglich in absehbarer Zeit keine neuen Gelenkkörper entstehen.
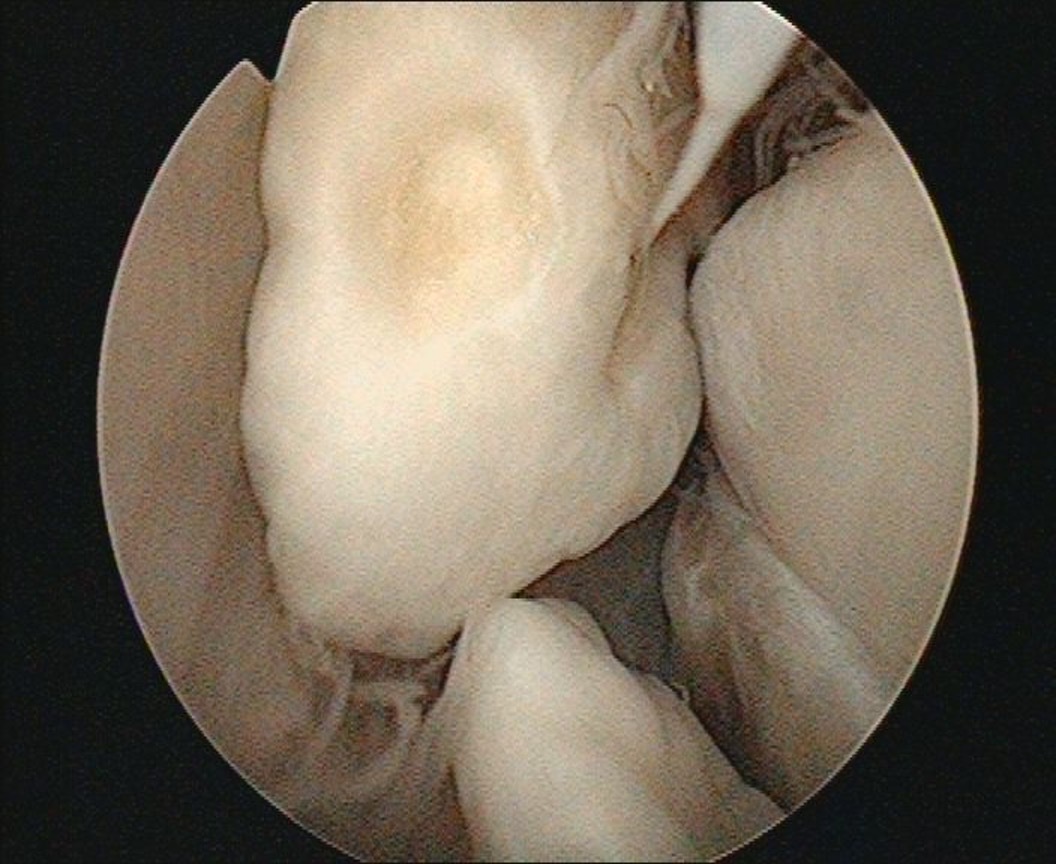
(Bild: freie Gelenkkörper im vorderen Gelenkabschnitt)
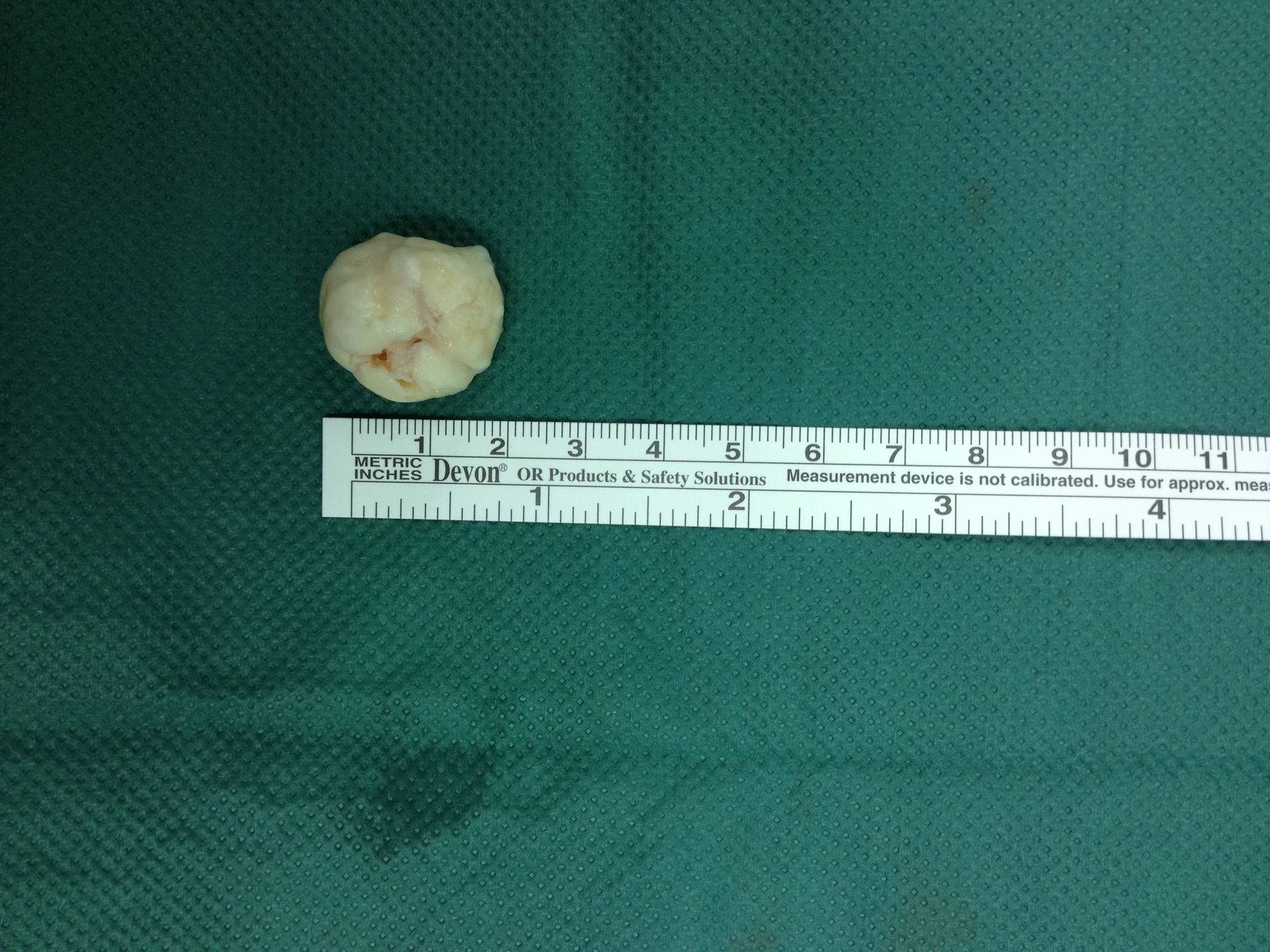
(Bild: 2cm großer freier Gelenkkörper)
Osteochondrosis dissecans
Die Osteochondrosis dissecans (OD genannt) ist eine Erkrankung des Jugendlichen. In aller Regel sind die betroffenen Patientinnen und Patienten sehr sportlich unterwegs und haben höhere Belastungen auf dem Ellenbogen. Die OD ist nicht zu verwechseln mit dem Morbus Panner, einer Erkrankung des Kindesalters im Alter von 8-10 Jahren, die das gesamte Capitulum humeri betrifft und selbstlimitierend ausheilt. In fast allen Fällen ist das Capitulum humeri (der Gelenkpartner am Oberarm zum Speichenkopf) betroffen und nur sehr selten die Trochlea (Gelenkfläche des Oberarms zur Elle). Bei dieser Erkrankung kommt es durch eine Durchblutungsstörung im Alter von 12-16 Jahren zu einem absterben der Knorpeloberfläche in einem kleinen Bereich. Am besten erkannt wird die Erkrankung durch eine MRT Untersuchung. Im Frühstadium der Erkrankung kann mit einer konsequenten Sportpause (teilweise bis zu einem halben Jahr) eine Ausheilung des Knorpels erreicht werden. Wird die Erkrankung erst entdeckt, wenn bereits Ablösungen des Knorpels vorliegen ist ein arthroskopischer Eingriff die Therapie der Wahl. Durch die Entfernung des abgestorbenen Gelenkknorpels, Anbohren des durchblutungsgestörten Gelenkbereichs und einer begleitenden Knorpeltherapie ist eine gute Heilungschance gegeben. In etwa 15% der Fälle, abhängig des Alters des Patienten, Größe und Lage der Defektstelle muss ein Zweiteingriff erfolgen. Dabei wird eine Verpflanzung von einem Knorpel-Knochen-Zylinder vom Kniegelenk zum Ellenbogen durchgeführt um wieder eine belastbare glatte Knorpeloberfläche herzustellen. Wird diese Erkrankung nicht rechtzeitig erkannt oder die geschädigte Knorpelstelle erholt sich nicht droht den Kindern und Jugendlichen bereits in den nächsten 10 Jahren ein schwerer Verschleißschaden und der Übergang in eine Arthrose.
(Bild: Microfrakturierung des OD Herdes)
Ellenbogenarthrose
Ursache
Man kann die Entstehung der Ellenbogenarthrose verschiedener Ursachen zuordnen.
Am häufigsten tritt in Deutschland die „primäre Osteoarthrose“ auf. Bei dieser Erkrankung handelt es sich um einen schicksalhaften natürlichen Verschleiß des Gelenkes der auch auf dem Boden einer genetischen Veranlagung oder hoher Belastungen im Beruf/Sport entstehen kann. Die Arthrose des Ellenbogens ist insgesamt betrachtet viel seltener als die „Volkskrankheiten“ der Knie- und Hüftarthrose.
Die zweithäufigste Ursache für die Entstehung eines Ellenbogenverschleißes ist die posttraumatische Arthrose. Dies bedeutet, dass der Ellenbogen durch zurückliegende Unfallereignisse geschädigt wurde und dadurch die Entstehung der Arthrose eingeleitet wurde. Hierzu gehören Frakturen im Kindesalter oder als Erwachsene die entweder konservativ oder operativ versorgt wurden aber dennoch als Auslöser wirkten. Aber nicht
nur Frakturen können Arthrosen auslösen, sondern auch Instabilitäten. Das sind Verletzungen der stabilisierenden Bänder des Gelenkes die trotz Behandlung dazu führen können den erforderlichen Halt des Gelenkes nicht mehr zu gewährleisten. Dadurch kann eine schnellere Abnutzung des Knorpels entstehen und die Arthrose beginnen.
Weitere seltenere Erkrankungen die zur Ellenbogenarthrose führen können sind die rheumatoide Arthritis oder die zuvor genannte Osteochondrosis dissecans im Jugendalter.
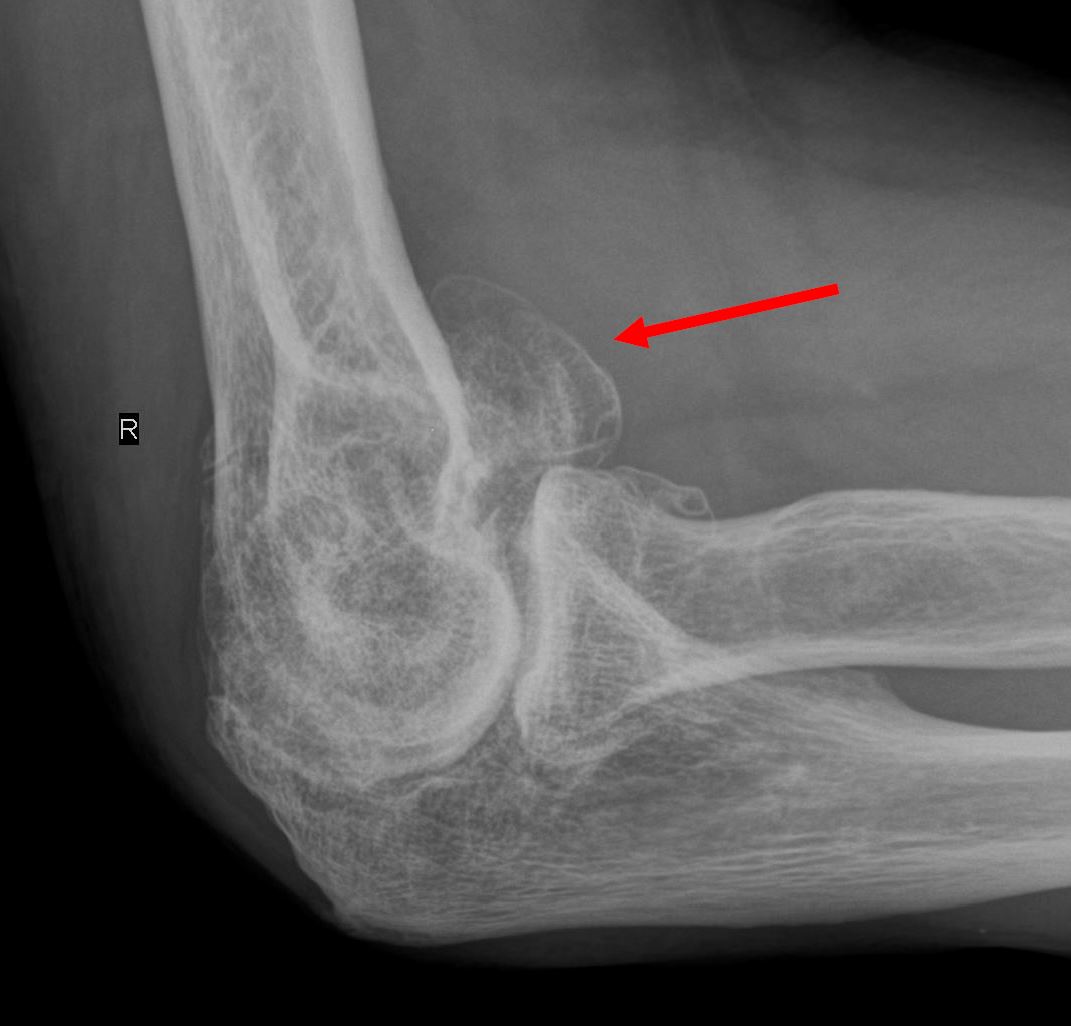
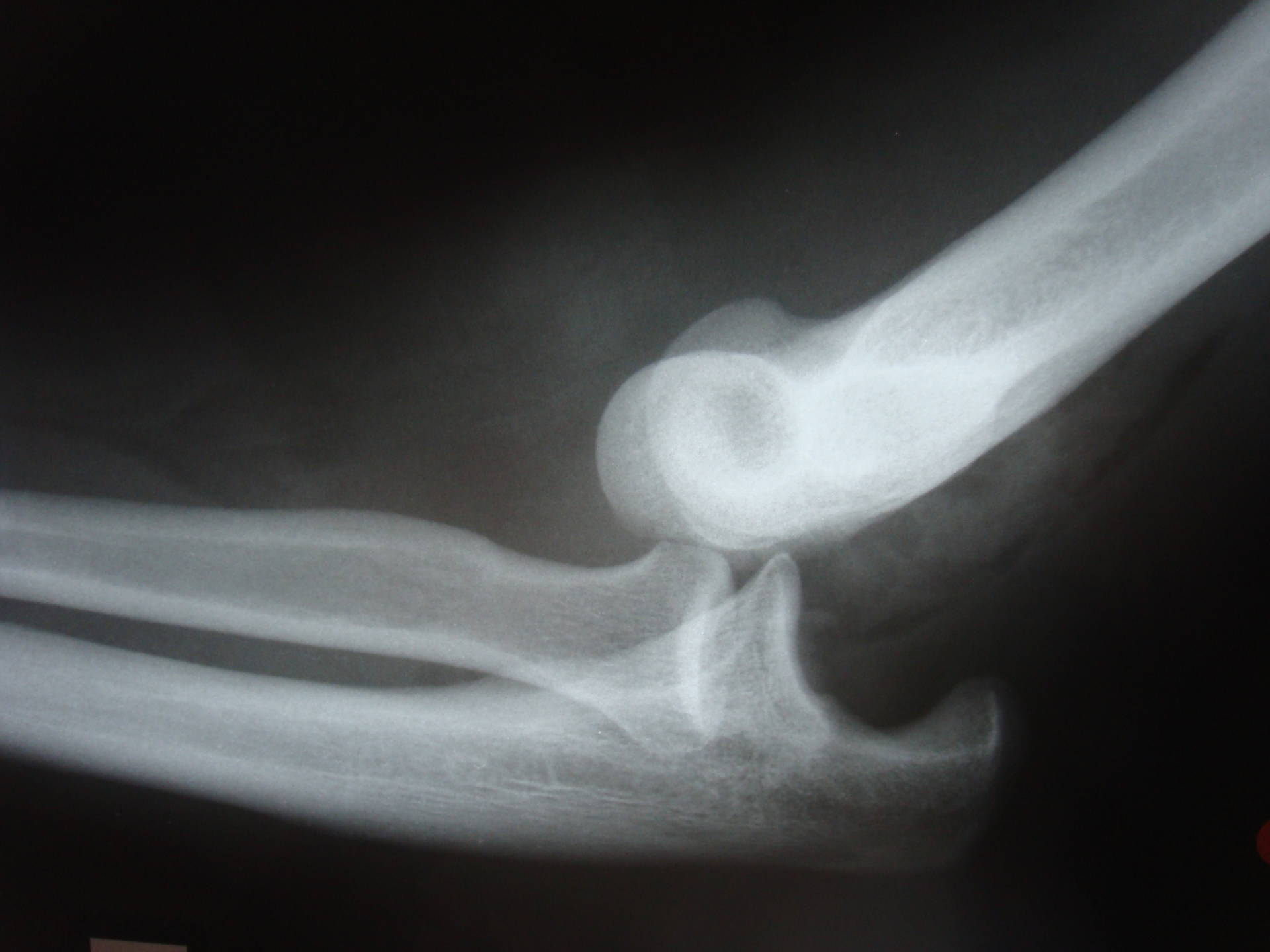
(Bild: seitliches Röntgenbild einer Ellenbogenarthrose mit ausgeprägten Osteophyten)
Symptome
Die meisten Patienten bemerken die Arthrose selten im Frühstadium. Die ersten störenden Symptome sind häufig Kombinationen aus belastungsabhängigen Schmerzen, Bewegungseinschränkungen, Schwellneigung, Knirschen und Knacken im Gelenk und Blockaden durch begleitende freie Gelenkkörper.
Konservative Therapie
Sofern der Leidensdruck des Patienten nicht sehr hoch ist kann zugewartet werden bzw. bei Schmerzreizen entzündungshemmende schmerzlindernde Medikamente eingenommen werden (NSAR). Belastungen sollten je nach Beruf und Anspruch an den Schmerz angepasst werden. Bewegungsverbessernde Maßnahmen dienen zum Erhalt bzw. Ausbau der sich durch die Erkrankung langsam reduzierenden Beweglichkeit. Injektionen im Gelenk sollten mit Bedacht verabreicht werden. Hyaluronsäure kann ins Gelenk injiziert Schmerzen lindern, ist aber auf Dauer keine heilende Substanz und bei jeder Injektion muss das Risiko einer möglichen Infektion abgewogen werden. Die Anwendung von Cortison im Gelenk sollte nur in Ausnahmefällen aufgrund des erhöhten Komplikationsrisikos verabreicht werden.
Operative Therapie
Die Therapie der Wahl ist bei den meisten Arthrosen die Arthroskopie (Kameraoperation – Schlüsselloch Operation). Bei dieser minimal invasiven Technik kann der geübte Operateur sehr genau, schonend und wenig traumatisierend für das Gelenk die inneren Schäden behandeln. Dabei wird versucht die mechanischen Konflikte im Gelenk zu beseitigen um wieder eine bestmögliche Beweglichkeit zu erreichen. Dazu gehören die Entfernung von Gelenkkörpern, die Abtragung von Osteophyten (knöcherne Anbauten an die Randkanten des Gelenkes), die Abtragung instabiler Knorpelanteile, die Entfernung der entzündlichen Gelenkschleimhaut und die Entfernung der verkürzten vernarbten Gelenkkapsel. Wie ein Bildhauer schafft der Operateur aus dem sich durch den Verschleiß veränderten Gelenk wieder ein „normales“ Gelenk. Lediglich der durch die Arthrose zerstörte Gelenkknorpel kann nicht mehr zur Heilung gebracht werden. Das Ausmaß der Knorpelschäden ist demnach limitierend für das klinische Endergebnis des Patienten bezüglich der Schmerzreduktion. Je stärker der Knorpelschaden, desto höher die Wahrscheinlichkeit Belastungslimitierungen unter körperlichen Tätigkeiten zu behalten.
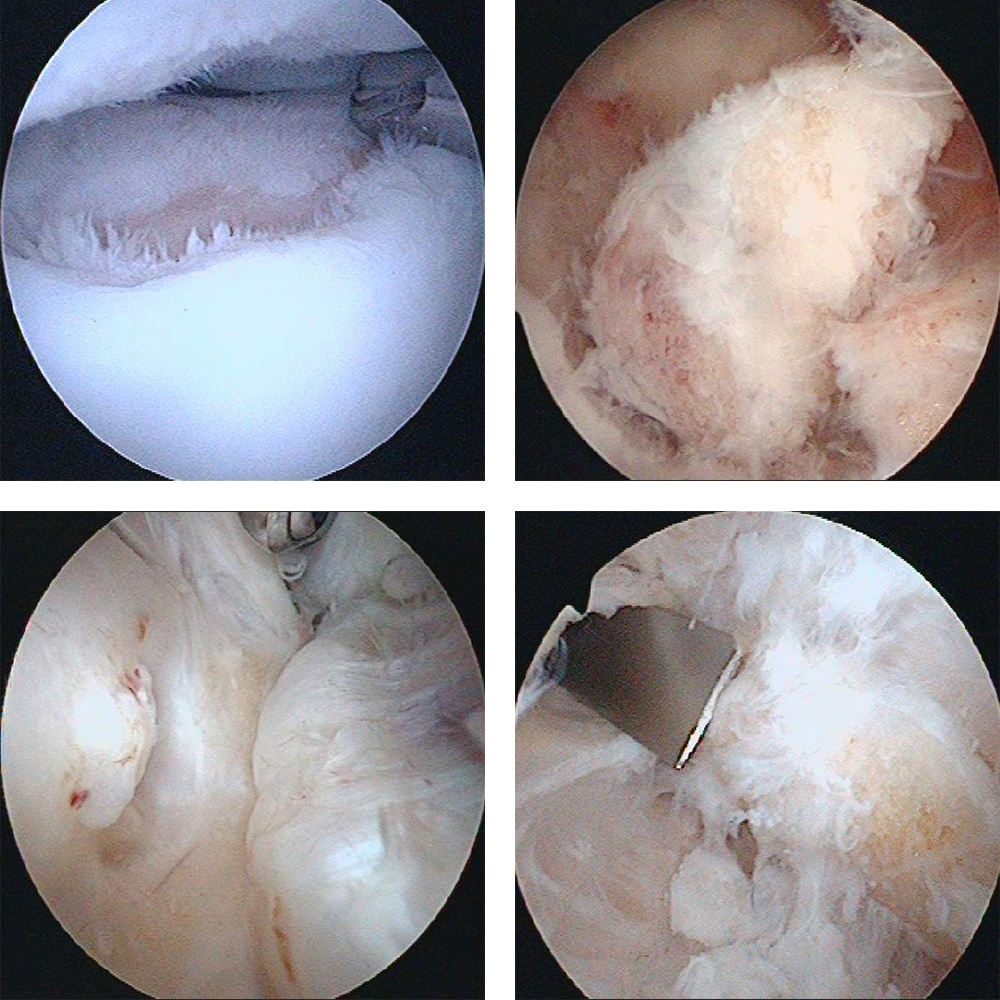
(Bild 1: Knorpelglättung am Speichenkopf, Bild 2: freier Gelenkkörper, Bild 3: Osteophyten an der Elle und am Oberarm, Bild 4: Entfernung der Osteophyten mit einem kleinen Meisel)
Knorpelschäden am Ellenbogen sind aber im Vergleich zu den Knie- oder Hüftgelenken nicht so relevant für ein gutes klinisches Ergebnis, sondern viel mehr die Beseitigung der mechanischen Konflikte im Gelenk. Das liegt daran, dass wir Menschen nicht auf dem Ellenbogen laufen und nicht einen so hohen Druck haben wie an der unteren Extremität.
Ellenbogensteife
Ursache
Verantwortlich für Bewegungseinschränkungen am Ellenbogen sind entweder knöcherne, weichteilige, metallische (nach OP’s) oder mögliche Kombination aus den genannten
Ursachen. Einschränkungen in der Bewegungsfreiheit des Ellenbogens sind für den Betroffenen sehr belastend. Massive Einbußen der Lebensqualität können aus dem Verlust der Beweglichkeit resultieren. Die Positionierung der Hand im Raum (greifen von Gegenständen in der Streckung oder Essen, Trinken, Haare machen) funktioniert über den Bewegungswinkel im Ellenbogen und kann durch die angrenzenden Gelenke oder die Wirbelsäule nur bedingt ausgeglichen werden. Viele Patienten mit einer Einschränkung der Beugefähigkeit am Ellenbogen klagen über Nackenschmerzen, da sie ständig versuchen mit dem Kopf der Hand entgegen zu kommen. Häufig kommt es z.B. nach Unfällen und deren Folgen zu Bewegungseinschränkungen unterschiedlicher Ausprägung. Wird die Beweglichkeit nach einer Verletzung des Ellenbogens im Rahmen der konservativen oder operativen Behandlung nicht innerhalb von 4-6 Monaten wieder in das normale Maß hergestellt, verbleiben diese Einschränkungen in aller Regel auf Dauer. Je nach Bewegungsverlust kann dies gut oder gar nicht akzeptiert werden. Nach dem Ablauf des Behandlungszeitfensters bliebt den Patienten dann in aller Regel nur noch die operative Korrektur der Ellenbogensteife.
Hauptursache, neben knöcherner bzw. mechanischer Konflikte, ist eine ausgeprägte Kaspelvernarbung, Fibrose bzw. Arthrofibrose genannt. Für die Patienten fühlt sich der endgradige Stopp des Gelenkes oft wie ein knöchernes Anschlagen an obwohl Weichteile dafür verantwortlich sind. Oft ist das ganze Gelenkvolumen mit dem wuchernden Narbengewebe ausgemauert und verhindert dadurch die Beweglichkeit. Diese weichteiligen Veränderungen im Gelenk lassen sich im Röntgenbild nicht erkennen und im MRT (Kernspintomographie) nur erahnen. Für den Operateur ist die Behandlung dieser sogenannten Arthrofibrose eine sehr anspruchsvolle OP und stellt für den Patienten eine große Anstrengung in der Nachbehandlung dar. Patienten die einmal eine Arthrofibrose entwickelt haben tun sich auch nach einer operativen Behandlung schwer die volle Streckung und Beugung wiederherzustellen. Das erneute Entstehen von Verwachsungen ist leider möglich. Bereits vor der OP muss dies dem Patienten verdeutlicht werden und ein interaktives Behandlungskonzept mit dem Patienten, dem Physiotherapeuten und dem Schmerztherapeuten geschaffen werden. Nur im Team lassen sich gute Ergebnisse erreichen.
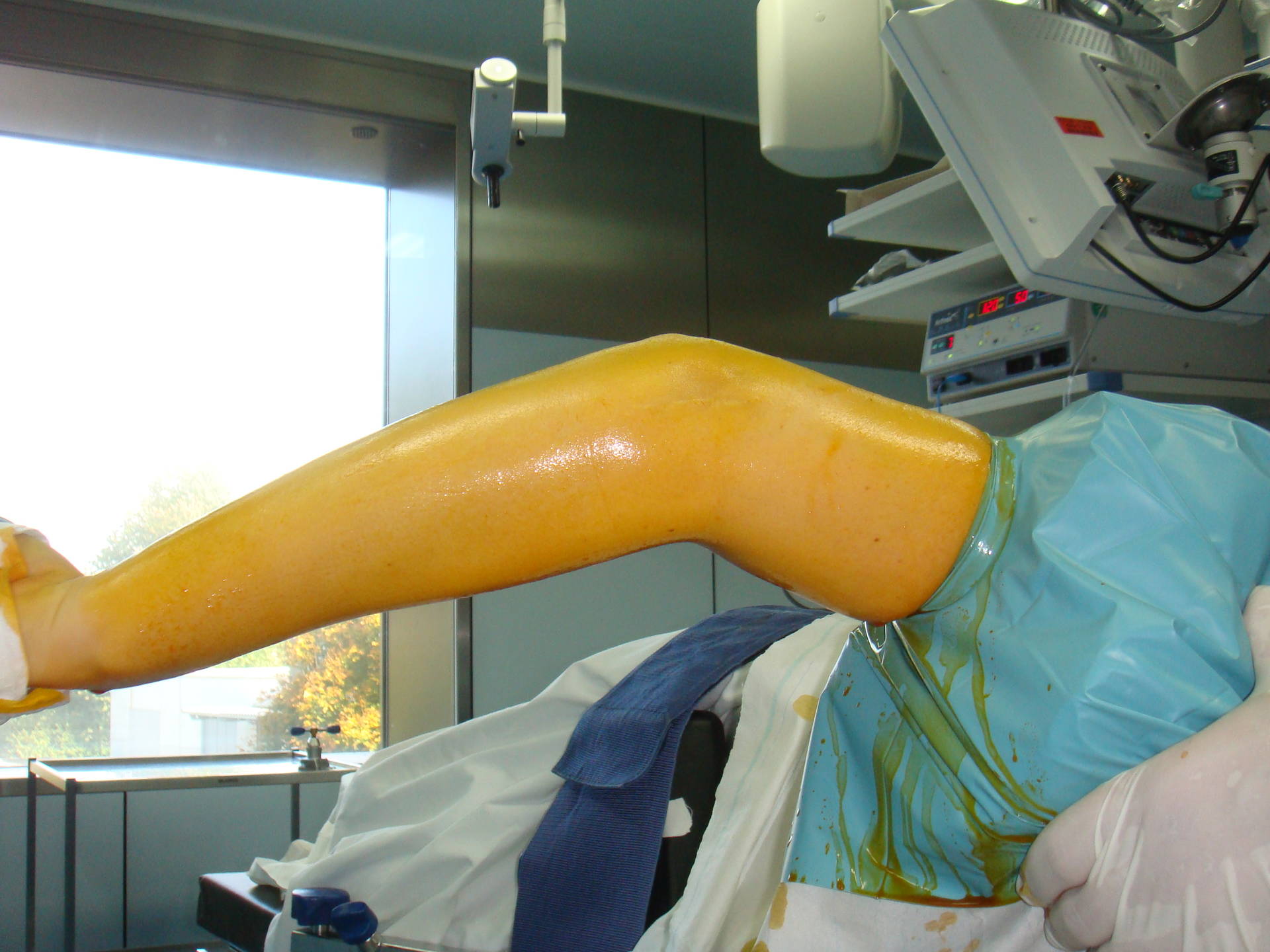
(Bild: Streckhemmung vor Beginn der OP)
(Bild: volle Streckung des Ellenbogens nach der OP)
Ellenbogen-Luxation (akute Bandverletzungen)
Die Auskugelung oder auch Luxation genannt entsteht durch einen Unfall bei dem der Patient in aller Regel auf den ausgestreckten Arm fällt und dabei versucht sein Körpergewicht abzufangen. Durch diese enorme Krafteinwirkung und die ungünstigen Hebelverhältnisse kann es passieren, dass die Muskulatur und die stabilisierenden Bänder den Kräften nicht mehr Stand halten und das Gelenk auskugelt. Bei einer akuten Luxation sollte die Einrenkung, auch Repostion genannt, nach einem Röntgenbild so schnell wie möglich und am besten unter einer kurzen Narkose erfolgen, da ansonsten Gefäß- und Nervenschäden drohen bzw. unnötige Gelenkschäden beim Einrenken.
(Bild: seitliches Röntgenbild einer Ellenbogenluxation)
(Bild: frontales Röntgen einer Ellenbogenluxation)
Direkt nach der Reposition kann der Arzt die Stabilität des Ellenbogengelenks, solange der Patient noch in Narkose ist, überprüfen und dadurch die erforderliche weitere Behandlung festlegen. Hierbei wird am besten auch ein Röntgen-Durchleuchtungsgerät verwendet um die Instabilität des Gelenkes darzustellen und zu dokumentieren. Anhand der durchgeführten Stabilitätsprüfung und den daraus gewonnenen Informationen wird abhängig des Alters des Patienten, des Anspruchs und relevanter Begleitschäden des Gelenkes die Behandlung im individuellen Fall festgelegt.
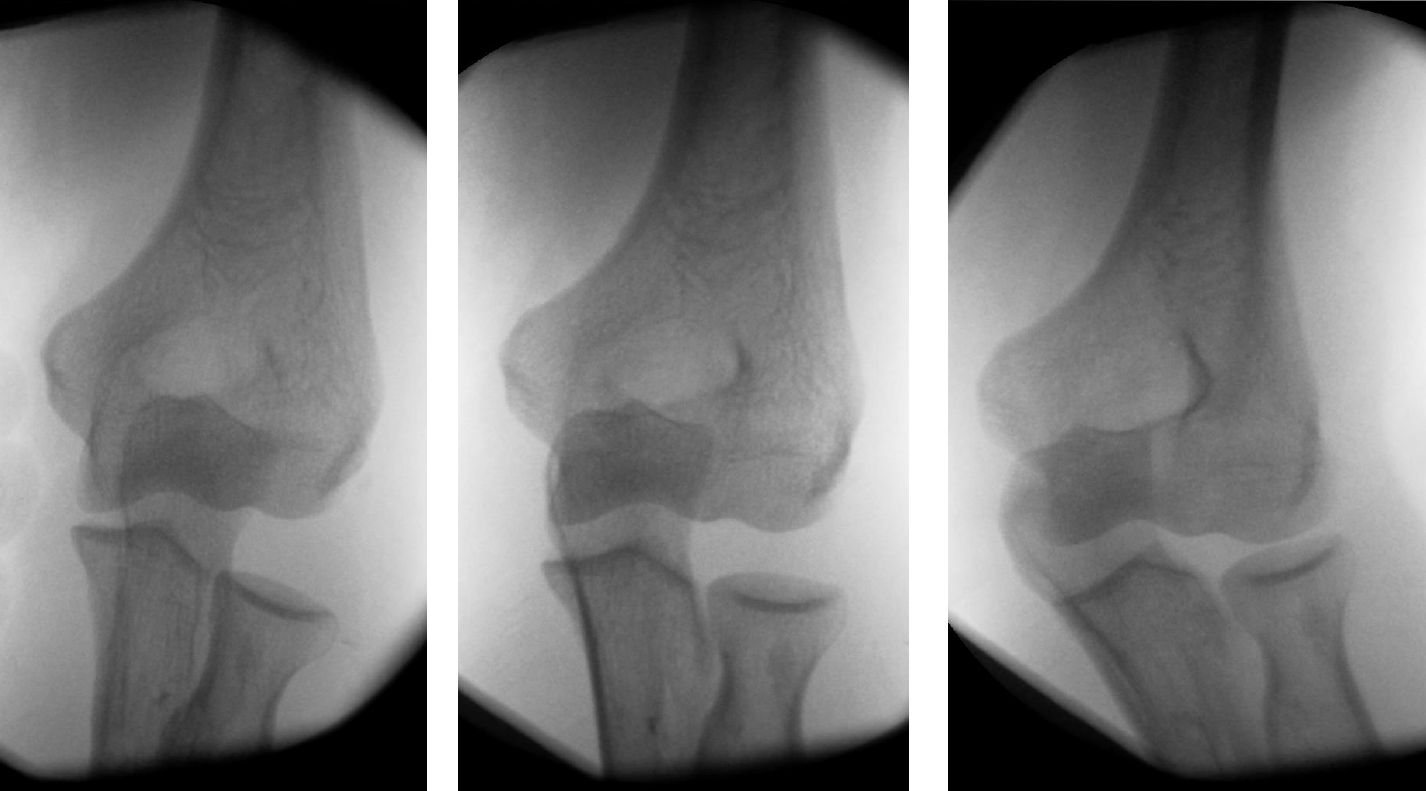
(Bild: Durchleuchtung unter seitlichem Stress eines sehr instabilen Ellenbogens nach der Einrenkung)
Zur Beurteilung der Sehnen, Bänder und Weichteile (Kernspintomographie / MRT) sowie der knöchernen Strukturen (CT – Computertomographie) stehen weitere bildgebende Verfahren zur Verfügung um das ganze Ausmaß der Verletzung zu erkennen.
Die komplexen Verletzungen sind individuell in Bezug auf Beurteilung und Therapie sehr unterschiedlich. Die Behandlung erfordert ein umfassendes Wissen und ein hohes Maß an konservativer und operativer Erfahrung des behandelnden Arztes um die bestmöglichen Ergebnisse für die Patienten zu erreichen.
Konservative Therapie
Ziel der Behandlung ist die Wiederherstellung der Beweglichkeit und die stabile Heilung der zerrissenen Bänder und Weichteile. Dementsprechend ist ein Spagat aus nicht zu viel und nicht zu wenig erforderlich. Der Ellenbogen hat eine extreme Tendenz bei zu langen Ruhigstellungen steif zu werden und bei zu früher Belastung der Bänder eine dauerhafte Instabilität zu behalten. Die richtige Mischung bringt hier den Erfolg wobei es regelmäßig Probleme in beide Richtungen gibt.
In der ersten Woche nach der Reposition macht es Sinn eine Gipsschiene zur Ruhigstellung anzulegen. Das frisch verletzte Gelenk kann in dieser Zeit etwas abschwellen und die Schmerzen gehen schneller zurück. Nach dieser Woche muss der behandelnde Arzt die Gipsschiene ablegen, ein Röntgenbild zur Stellungskontrolle des Ellenbogens machen und die Beweglichkeit des Gelenkes prüfen. Zu diesem Zeitpunkt sollte der Patient eine zufriedenstellende Beugung und Streckung ohne zu starke Schmerzen haben um die konservative Therapie erfolgsversprechend weiterführen zu können. Sollte es bei der Funktionsprüfung Auffälligkeiten geben, wie zum Beispiel starke Schmerzen oder eine ausgeprägte Unbeweglichkeit, bzw. das Gefühl von ausgeprägter Instabilität oder Einklemmungen, sollte zusätzlich zum durchgeführten Röntgenbild ein MRT zur weiteren Abklärung gemacht werden. Ergeben sich aus dieser Untersuchung Informationen die zu einer OP Empfehlung führen sollte diese binnen der ersten 14 Tage nach dem Unfall durchgeführt werden. Spätere operative Versorgung werden ansonsten durch starke Vernarbungen und Verkürzungen der Bänder erschwert und beeinflussen das klinische Ergebnis.
Im Falle einer guten Funktion des Ellenbogens kann die konservative Therapie fortgesetzt werden und die Gipsschiene durch eine Bewegungsorthese ausgetauscht werden. Jetzt sollte auch die unterstützende Physiotherapie begonnen werden um eine bestmögliche Beweglichkeit zu erreichen. Stressbelastungen auf den heilenden Bändern sollten für 3 Monate unterlassen werden.
Bei guter Funktion und stabiler Heilung sollte die Vollbelastung im Beruf/Sport nach etwa 3-4 Monaten erreicht sein.
Operative Therapie
Akute Bandverletzungen am Ellenbogen
Ist die Indikation zur OP, nach erfolgter Diagnostik mittels Röntgen, MRT bzw. CT gestellt worden führen wir den Eingriff entweder in Kombination mit einer Arthroskopie durch oder ohne, abhängig intraartikulärer Schäden wie freie Knorpelstücke. Der Nutzen der Arthroskopie liegt in der minimal invasiven Technik, in der freie Gelenkkörper schonend entfernt werden und zudem einen Überblick über das gesamte Verletzungsausmaß möglich ist.
Im Rahmen der Arthroskopie kann zudem die Instabilität des Gelenkes genau überprüft und gewertet werden, sowie bereits eingetretene bewegungseinschränkende Verwachsungsstränge entfernt werden.
Die Nähte der Seitenbandrupturen bzw. der Muskel- und Sehnenverletzungen erfolgt offen über zwei Hautschnitte (einer innen – medial und einer außen – lateral).
Es ist immer wieder überraschend wie ausgeprägt sich die Verletzung der Muskulatur darstellt. Diese präoperativ herauszufinden erfordert den Einsatz der MRT Untersuchung und führt maßgeblich zur Indikationsstellung der operativen Versorgung, denn ohne die Integrität der aktiven muskulären Stabilisatoren ist eine dynamisch geführte Gelenkbewegung mit anatomischer Gelenkzentrierung nicht möglich. Die Refixation der Seitenbänder erfolgt in aller Regel mit Ankersystemen, da diese meist direkt am knöchernen Ursprung am Oberarm abreißen. Der zusätzliche Abriss der Muskulatur wird häufig mit direkten Nähten oder Nähten durch den Knochen versorgt.
Das schwierige bei Rekonstruktionen akuter Luxationen ist die Anatomie zu verstehen und sie dementsprechend wiederherzustellen. Die Anker müssen an den anatomischen Stellen eingebracht werden an denen die Bänder entspringen. Zusätzlich zu den Nähten der zerrissenen Weichteilstrukturen kann ein stabilisierendes Kunstband eingebracht werden um eine höhere primäre Stabilität zu erreichen. Dies schützt die genähten Bänder vor Auslockerungen im Rahmen der Bewegungsübungen in der Rehabilitationsphase.
Chronische Instabilitäten am Ellenbogen
Unfälle können isolierte Zerreißungen des Innen- oder Außenbandes sein, je nach Krafteinwirkung oder sogar die komplette Luxation mit in aller Regel resultierender kombinierter Seitenbandverletzung. Die häufigsten chronisch erworbenen Instabilitäten finden wir in den Sportarten Handball, Speerwerfen, Tennis, Faustball, Volleyball, Baseball, den sogenannten Schlag- oder Wurfsportarten, wieder. In den Kampfsportarten stehen Judo, Boxen und Ringen ganz weit oben. Unabhängig der Ursache ist ein vermehrtes Gelenkspiel unter Belastung verblieben, welches durch die gelenkübergreifende Muskulatur versucht wird zu kompensieren. Je nach Ausmaß der Instabilität und Fähigkeit der Muskulatur diese zu kompensieren entstehen Schmerzen auf der betroffenen Gelenkseite in Abhängigkeit des Belastungslevels.
Das ist der Grund warum es Patienten gibt die nach einer Bandverletzung gut oder schlecht zu Recht kommen, denn jeder Patient hat seine ganz eigenes Verletzungsausmaß, seine individuelle muskuläre Kompensation und sein ganz eigenes Belastungslevel im Alltag, Sport und Beruf.
Die Entscheidung zur operativen Versorgung wird dementsprechend stets entsprechend der Beschwerden des Patienten getroffen, wenn konservative Möglichkeiten nicht mehr helfen.
Chronische Seitenbandinstabilitäten am Ellenbogen werden in aller Regel mit einer Bandplastik versorgt. Das heißt, dass ein Sehnentransplantat, gewonnen aus einer körpereigenen Sehne, als neues Innenband oder Außenband am Ellenbogen eingepflanzt wird. Wir nutzen für das Außenband in aller Regel einen dünnen Sehnenstreifen aus dem oberflächlichen Trizeps und die Gracilissehne aus dem Oberschenkel für das Innenband. Die Entnahme der Sehnen bedeuten für die Patienten keine langfristigen Nachteile und beeinflussen die Rehabilitation des operierten Ellenbogens unmerklich.
Je Fall kann es natürlich auch sein, dass sowohl die Innenseite wie auch die Außenseite des Ellenbogens betroffen ist und bei entsprechenden Beschwerden auch beide Seiten stabilisiert werden müssen. In aller Regel fangen wir in der ersten OP auf der Außenseite an in Kombination mit einer Arthroskopie um auch die intraartikulären Schäden des Gelenkes zu versorgen und nach etwa 6 Wochen dann die Innenseite. In der Rehabilitation benötigt die Außenbandplastik etwas mehr Zeit bis zur Vollbelastung nach etwa 4 Monaten als die Innenseite nach etwa 3 Monaten, so dass das Endergebnis etwa zeitgleich überlappend erreicht sein wird.
Über 6 Wochen tragen die Patienten nach einer Bandplastik eine Bewegungsorthese am Ellenbogen. Diese soll die Patienten im Alltag vor unsachgemäßen Belastungen und Tätigkeiten schützen. Im Rahmen der Physiotherapie und der eigenen
Bewegungsübungen, die direkt nach der OP begonnen werden, wird die Orthese abgelegt genauso wie für Tätigkeiten der Körperhygiene, Essen und Trinken am Tisch.
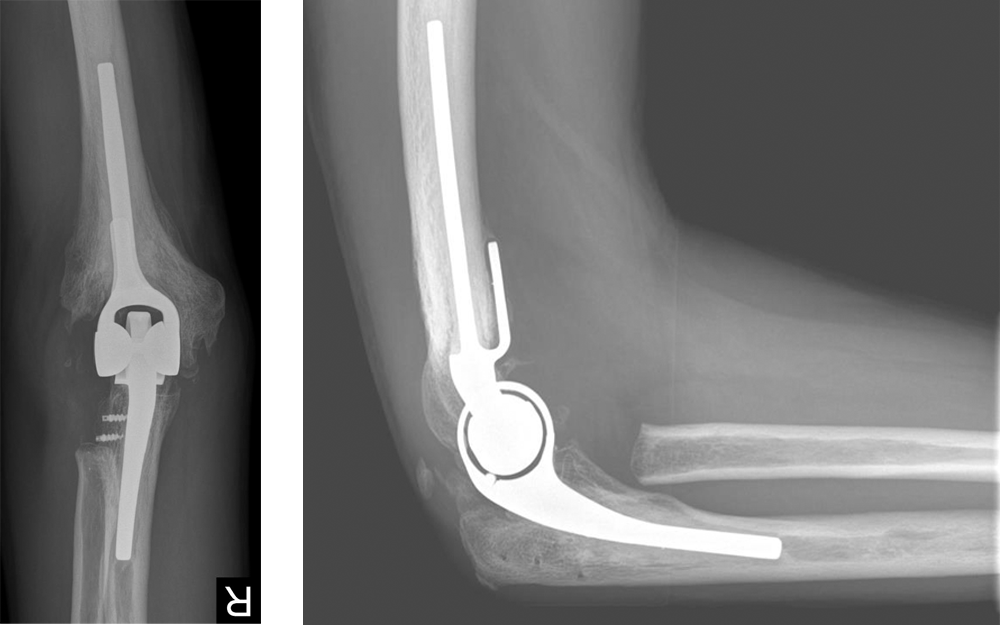
Ellenbogenendoprothese
Ellenbogenprothesen werden hauptsächlich bei der akuten irreparablen Fraktur des Ellenbogens, der rheumatoiden Arthritis und posttraumatischen Folgezuständen eingesetzt. Moderne Prothesentypen bieten heutzutage eine hervorragende Beweglichkeit, deutliche Schmerzlinderung sowie eine gute Haltbarkeit. Das größte Problem ist die begrenzte Belastbarkeit, die aktuell bei 4-5 kg angegeben wird. Diese Begrenzung der Belastung soll eine Lockerung oder ein Ausbrechen der Prothese vermeiden. Aufgrund der geringen Belastbarkeit werden die Patienten üblicherweise erst im höheren Alter und bei geringerem Anspruch mit einer Ellenbogenprothese versorgt.
Ellenbogen-Traumatologie
Eine akute Ellenbogenverletzung stellt eine hoch anspruchsvolle Aufgabe für Arzt und Therapeuten dar. Die Entscheidung ob die Verletzung konservativ oder operativ versorgt werden sollte bedarf einer umfangreichen Erfahrung des Arztes. Ist die Entscheidung anhand der klinischen Untersuchung sowie einer differenzierten zielgerichteten Diagnostik mit Röntgen, Ultraschall, Kernspintomographie und ggf. auch CT getroffen, wird das individuelle Behandlungskonzept festgelegt.
Beim Ellenbogen muss, wie bei fast keinem anderen Gelenk, die Schwere der Verletzung in der Zusammenschau knöcherner und ligamentärer (Bänder – Weichteile) Schäden beurteilt werden.
Der Ellenbogen verzeiht kaum knöcherne Fehlstellungen, da diese häufig zur Entstehung einer Arthrose führen können. Auch Instabilitäten, nach begleitenden Bandverletzungen, haben einen erheblichen Einfluss auf das Endergebnis. Das Ellenbogengelenk hat die Eigenart, dass es nach Verletzungen des Bandapparates oft sehr unbeweglich werden kann. Dies nennt man eine posttraumatische Ellenbogensteife. Kurioserweise ist das Gelenk trotz einer eingetretenen Steife in Beugung und Streckung dennoch seitlich instabil. Nach einem Ellenbogentrauma ist die Wahrscheinlichkeit eine Kombination eines steifen, aber auch instabilen Gelenkes zu entwickeln besonders hoch.
Aufgrund der genannten möglichen Probleme in der Rehabilitation sollte der Arzt die Schwere der Verletzung früh erkennen und zu bewerten wissen. Die Entscheidung für das individuell richtige therapeutische Vorgehen ist der Grundstein für ein optimales Behandlungsergebnis. Ein gutes klinisches Ergebnis ist aber niemals durch den Arzt alleine, sondern immer nur in Kooperation mit einer umfangreichen und engagierten Nachbehandlung durch Physiotherapeuten und den Patienten selbst zu erreichen.
Distale Humerusfraktur
In der Versorgung der distalen Humerusfraktur haben sich in den letzten Jahren die winkelstabilen Platten durchgesetzt. Diese Plattensysteme bieten, in ihrer zu einander versetzten Anordnung am distalen Humerus und der Verriegelung der Schraube in der Platte vor allem beim älteren Patienten mit einem osteoporotischen Knochen (niedrige Knochendichte) einen deutlich besseren Halt als herkömmliche Plattensysteme.
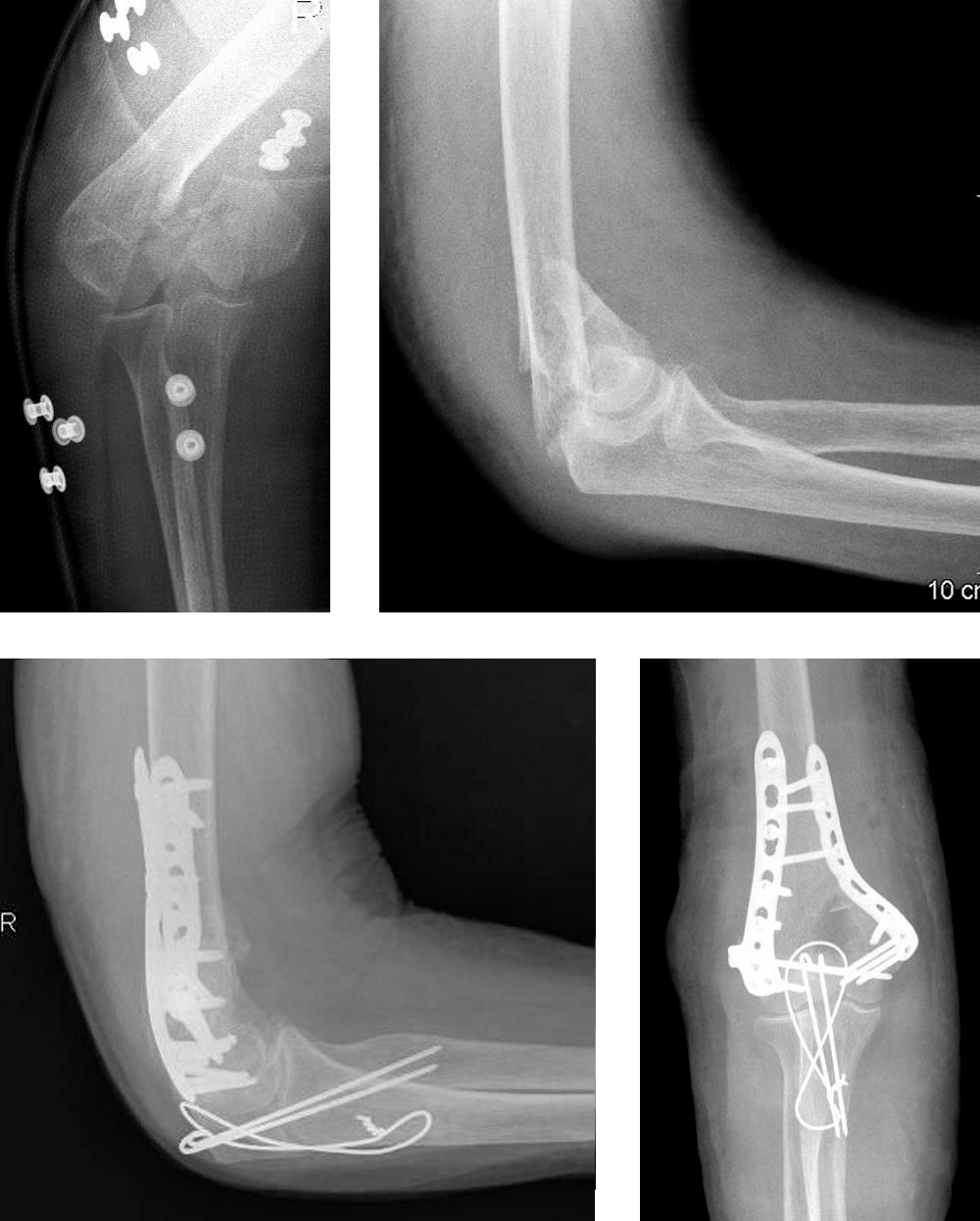
(Abb. distale Humerusfraktur Rekonstruktion mit einer winkelstabilen Doppelplattenosteosynthese über eine Olecranonosteotomie)
In den letzten Jahren zeigte sich jedoch gerade bei älteren Patienten (>70 Jahre) mit sehr schweren Frakturen des Gelenkblocks, dass die primäre Versorgung der Fraktur mit einer Prothese bessere Ergebnisse erzielen kann.
Sowohl das funktionelle Endergebnis, als auch das Komplikationsrisiko kann für diese Patienten günstiger sein.
Distale Humerus-Trümmerfraktur mit vielen kleinen Fragmenten der Gelenkfläche
Versorgung mit dem Einbau einer gekoppelten Ellenbogenprothese
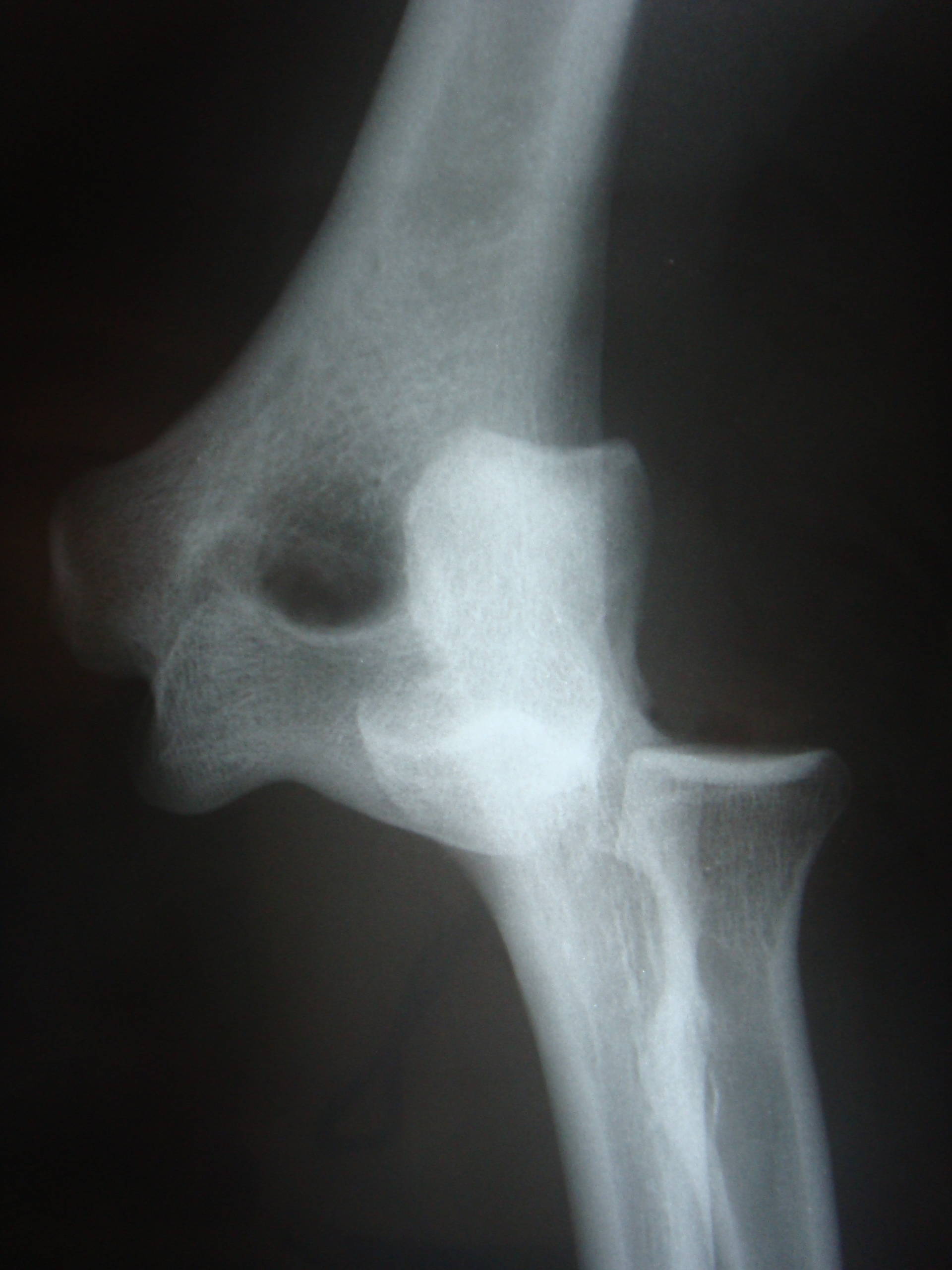
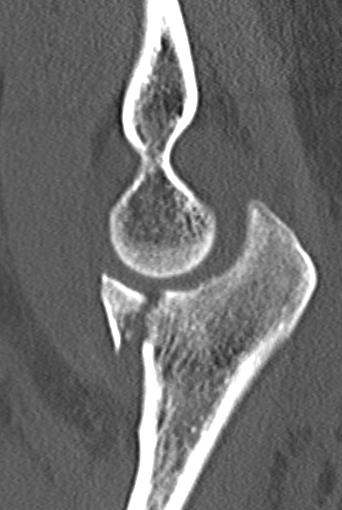
Radiuskopffraktur
Die Radiuskopffraktur sollte prinzipiell als „osteoligamentäre Verletzung“ verstanden werden. Das bedeutet, dass nicht nur der Knochen des Radiuskopfes einen Bruch erlitten hat, sondern sehr häufig auch die stabilisierenden Seitenbänder des Ellenbogens durch den Verletzungsmechanismus mit betroffen sind.
Somit muss in der Bewertung der Fraktur immer die begleitende Bandverletzung in das Therapiekonzept mit einbezogen werden.
Aus diesen Gründen erhalten Patienten mit einer Radiuskopffraktur nach dem herkömmlichen Röntgen eine Kernspintomographie um die möglichen Verletzungen der stabilisierenden Bänder mitbeurteilen zu können.
Zeigen sich in der Kernspintomographie Zeichen einer erlittenen Sub-/luxation, die auf den Unfallmechanismus zurück zu führen sind, empfehlen wir in diesen Fällen die offene Operation mit einer Arthroskopie (Kameraspiegelung) zu verbinden. Dadurch lassen sich gelenkinnere Schäden, die durch den Auskugelungsmechanismus hervorgerufen wurden ausschließen, bzw. versorgen.
Bei Patienten mit einer nicht sehr stark verschobenen Fraktur des Radiuskopfes und nur zwei Bruchstücken lässt sich diese oft rein arthroskopisch versorgen. Dadurch wird sowohl der Schmerz, als auch das Risiko einer offenen Operation minimiert und eine gute Funktion wird schneller und einfacher erreicht.
Ist die Radiuskopffraktur aufgrund der schweren Zerstörung des Kopfes nicht mehr mit Schrauben oder Platten zu rekonstruieren, empfehlen wir den Ersatz des Radiuskopfes mit einer Radiuskopfprothese.
Der Radiuskopf ist als wichtiger Stabilisator für den Ellenbogen zu erhalten, sei es über eine Rekonstruktion oder einen prothetischen Ersatz.
Die Entfernung des Radiuskopfes darf nur im Falle absolut stabiler Bandverhältnisse durchgeführt werden. Ansonsten würde durch die Wegnahme des Radiuskopfes der Ellenbogen einknicken, sich die Speiche verkürzen und dadurch relativ schnell unaufhaltsame Verschleißschäden des Ellenbogens eintreten. Durch die resultierende
Speichenverkürzung entstehen häufig zusätzlich Schmerzen im Handgelenk.
Einteilung der Radiuskopffraktur nach Mason
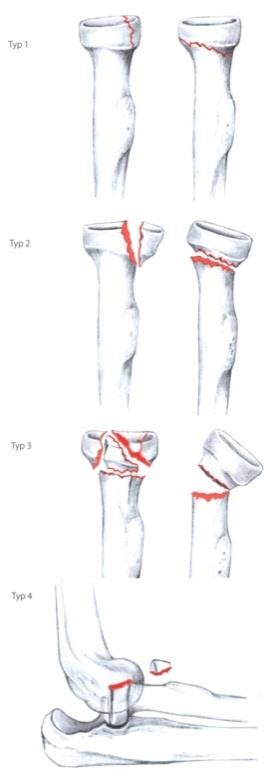
- Mason I: 2-Fragmentfraktur, Dislokation < 2mm
konservative Therapie frühfunktionell - Mason II: 2-Fragmentfraktur, Dislokation > 2mm
- Mason III: Mehfragmentfraktur
- Mason IV: Luxationsfrakturen
Fall 1
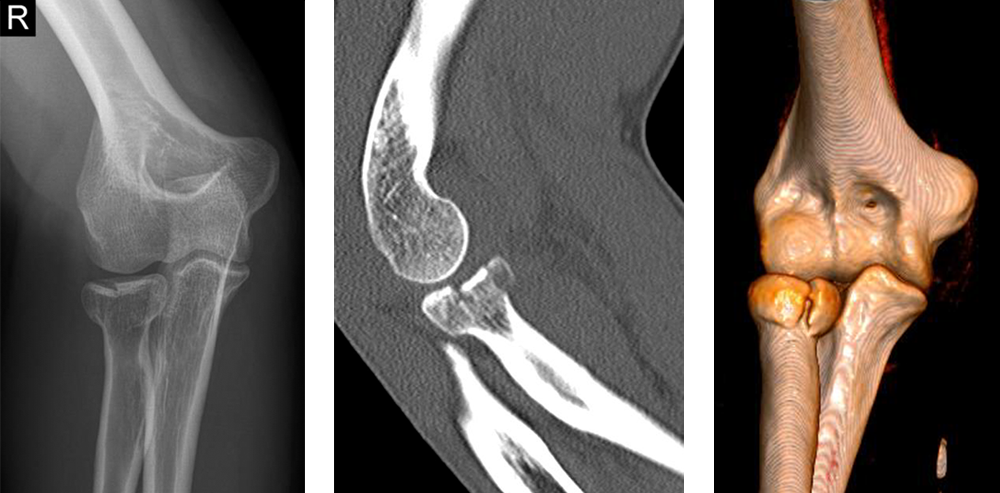
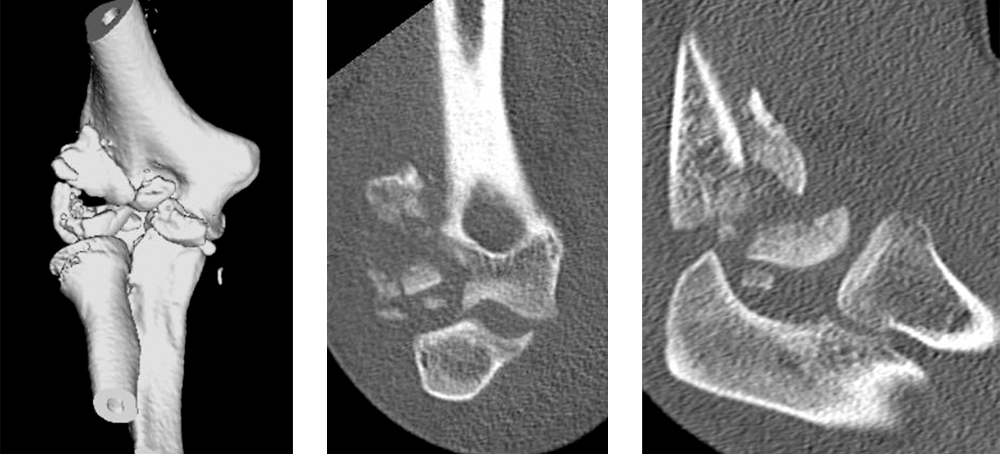
Radiuskopffraktur Typ Mason III – Trümmerfraktur
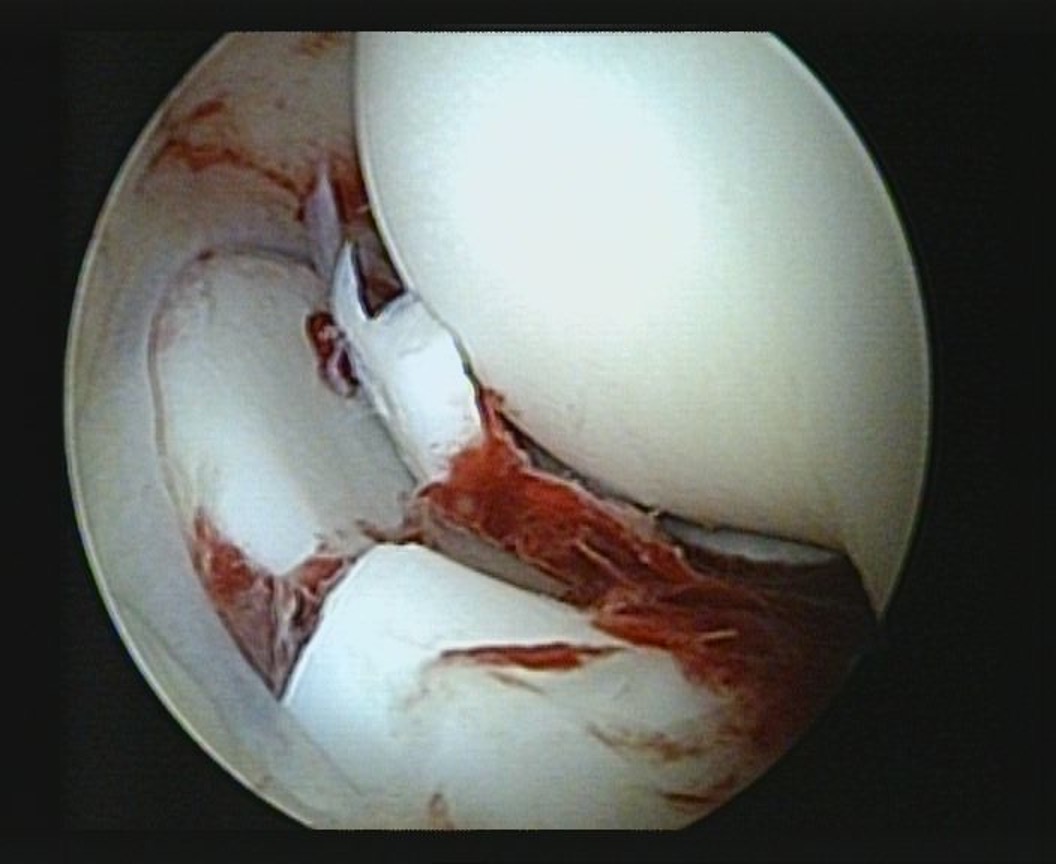
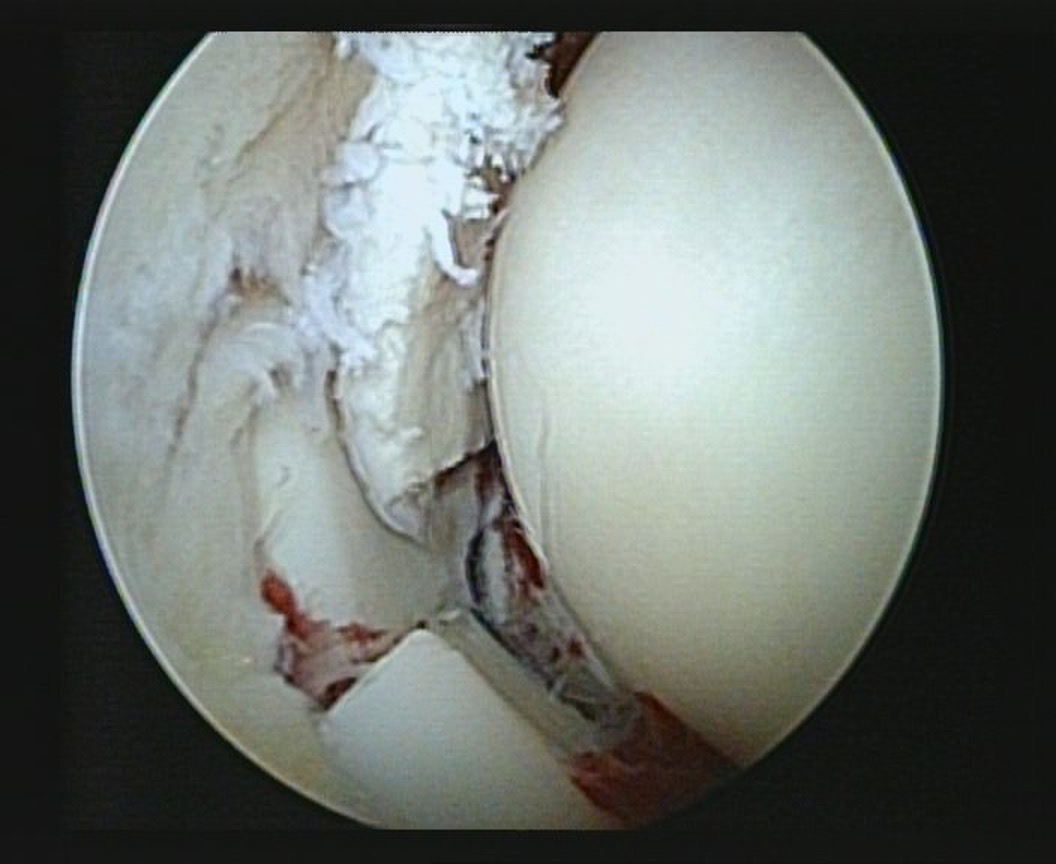
In der Arthroskopie zeigen sich knorpelige Fragment, die in der präoperativen Diagnostik nicht gesehen wurden. Durch die Arthroskopie können solche Schäden erkannt und sehr schonend behandelt werden.
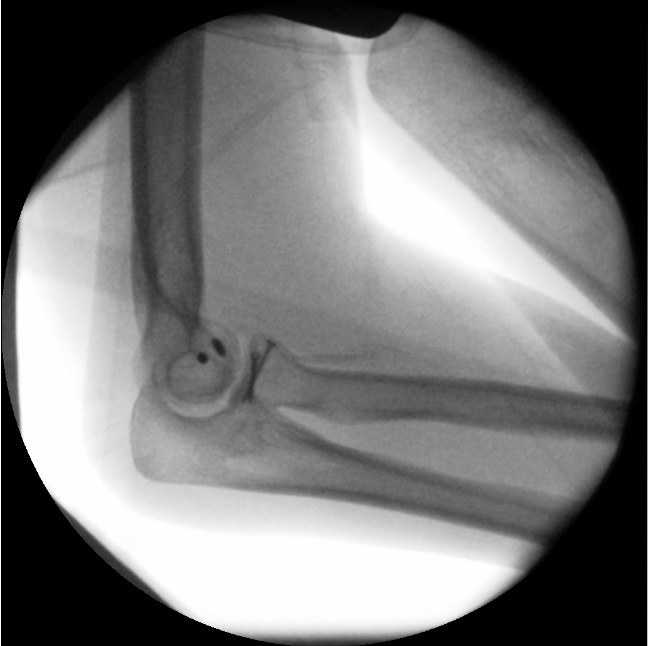
Im postoperativen Röntgenbild sieht man die anatomische Rekonstruktion des Radiuskopfes mit zwei mini-Schrauben und die Refixation der am Oberarmknochen abgerissenen Außenbänder mit kleinen Ankern aus Titan.
Fall 2
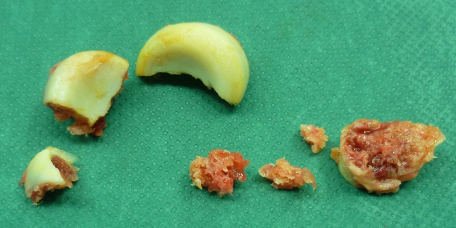
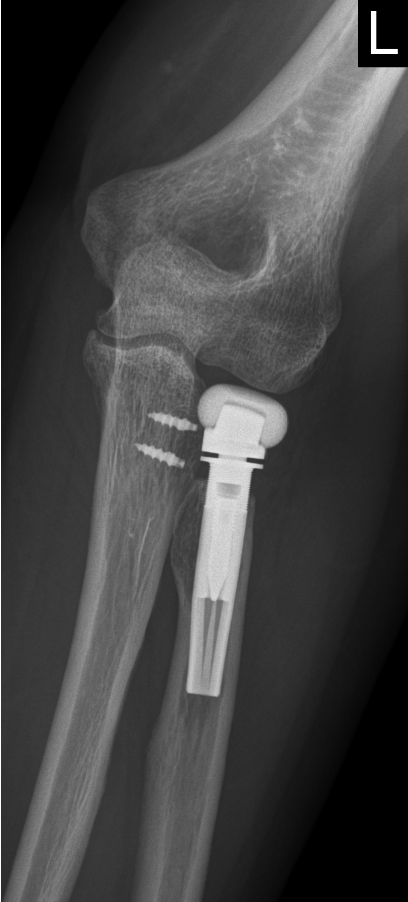
Im Falle einer solchen Trümmerfraktur des Radiuskopfes ist eine Rekonstruktion nicht mehr möglich. Die Implantation einer Radiuskopfprothese wird erforderlich um Folgeschäden durch die begleitenden Bandverletzungen und die dadurch entstandene Instabilität des Gelenkes zu vermeiden.
Olecranonfraktur
Einteilung nach Schatzker
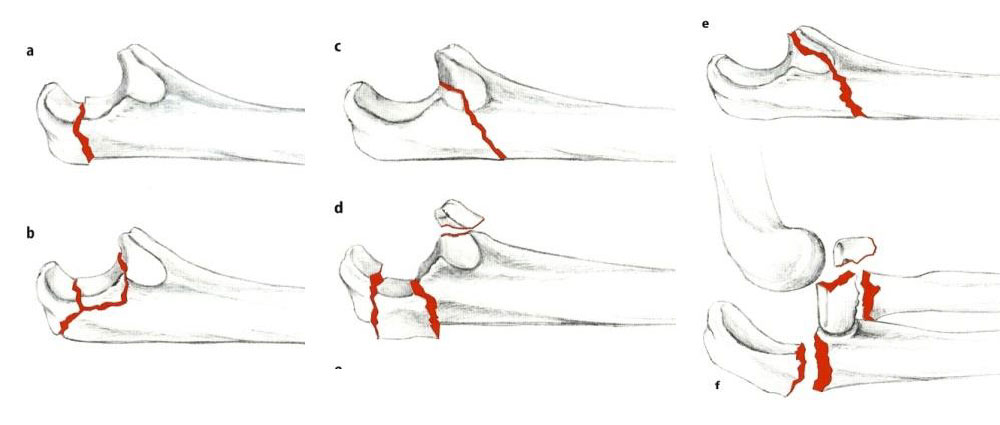
- Einfache Frakturen: Schatzker A, C -> Zuggurtung; Hakenplatte
- Mehrfragmentfrakturen: Schatzker B, D, E -> Plattenosteosynthese
Die Olecranonfraktur entsteht meist durch einen direkten Sturz auf die Spitze des Ellenbogens. Daher ist es nicht selten, dass die Fraktur mit einer offenen Wunde oder zumindest einer schweren Kontusion der Weichteile einhergeht.
Anhand der Frakturform bieten sich verschiedene operative Versorgungsmöglichkeiten an. Nur sehr selten kann eine Olecranonfraktur konservativ behandelt werden.
Der Vorteil der operativen Versorgung ist die sofortige übungsstabile Situation. Dies bedeutet für den Patienten, dass er ohne Gipsruhigstellung den Ellenbogen sehr schnell wieder für die nötigen Alltagsdinge gebrauchen kann. Eine knöcherne Heilung ist meist schon nach drei bis vier Monaten eingetreten. Die Entfernung der häufig störenden und auftragenden Metalle, sei es eine Drahtzuggurtung oder eine Platte kann dementsprechend zeitnah nach Abschluss der knöchernen Heilung durchgeführt werden.
In vielen Fällen lassen sich Olecranonfrakturen mit Zuggurtungen beherrschen.
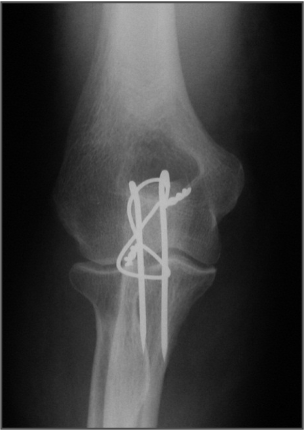
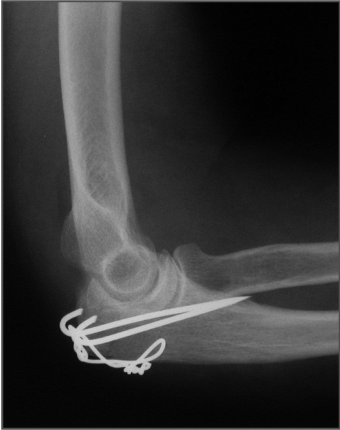
Liegt aber eine Trümmerfraktur, bzw. eine sehr instabile Frakturform vor sollte eine Plattenosteosynthese mit den modernen winkelstabilen Implantaten bevorzugt werden.
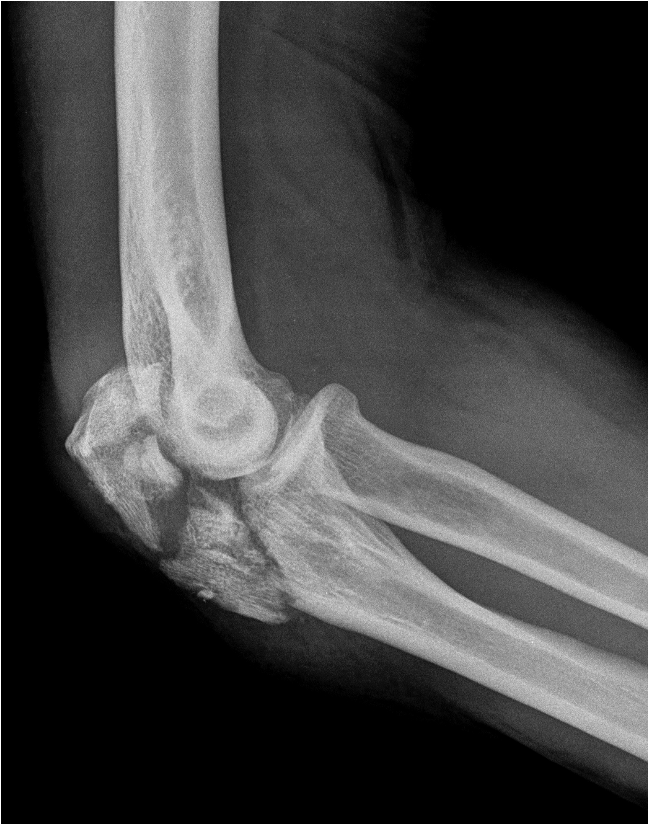
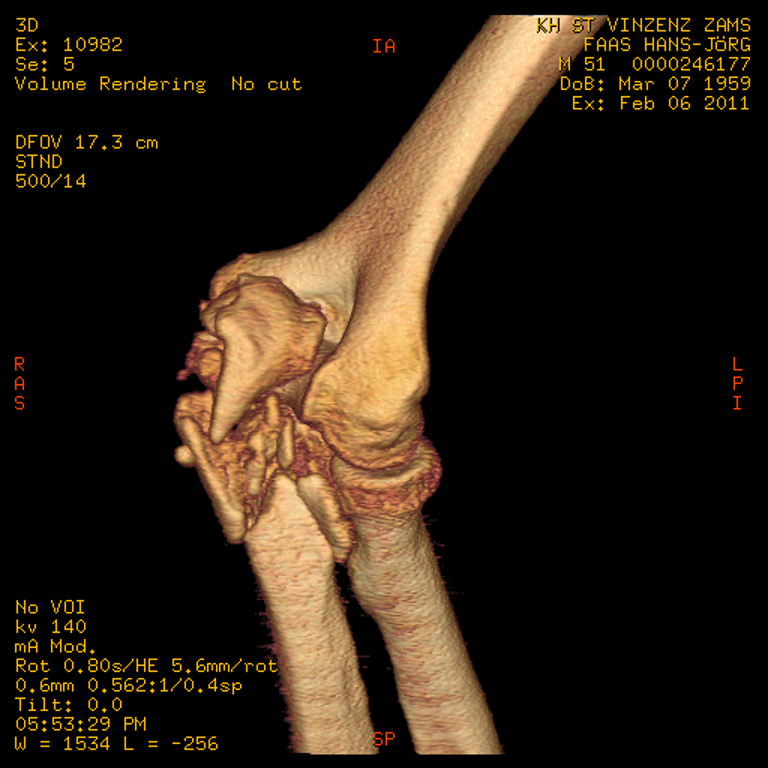

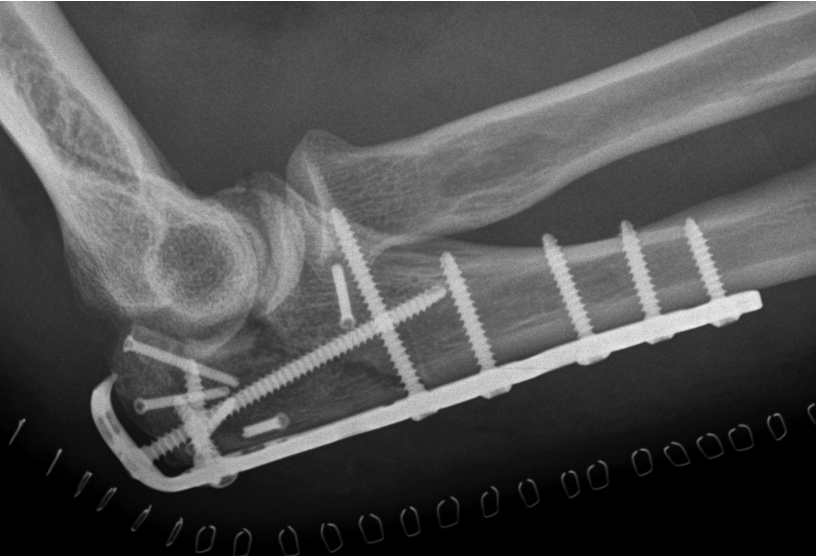
Rekonstruktion mit einer winkelstabilen Platte und mehreren mini-Schrauben zur Wiederherstellung der Gelenkfläche des Olecranons.
Ellenbogenluxationsfraktur
Eine Luxationsfraktur beschreibt eine Auskugelung des Ellenbogens die gleichzeitig auch einen Bruch des gelenktragenden Knochens aufweist. Solch eine Kombination ist eine sehr schwere Verletzung, da in diesen Fällen nicht nur die Fraktur versorgt werden muss, sondern auch die oft sehr stark geschädigten Bänder und Weichteile.
In diesem Fall liegt eine Trümmerfraktur des Radiuskopfes mit einer Ruptur der lateralen (außenseitigen) Bänder vor und einer zusätzlichen Fraktur der Elle. Dabei ist der gesamte mediale (innenseitige) Bandapparat knöchern ausgerissen.
Fall 1
Die operative Versorgung erfolgte in diesem schweren Fall mit der Implantation einer nicht zementierten Radiuskopfprothese, einer Naht des äußeren Bandapparates über mini-Titananker, einer knöchernen Rekonstruktion der Elle (Coronoid) und des daran hängenden Bandapparates mit Feingewindedrähten und mini-Titananker.
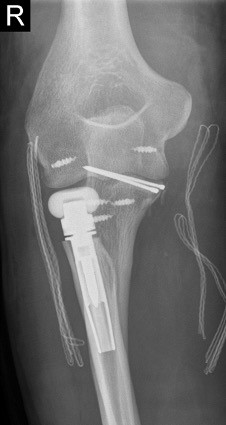
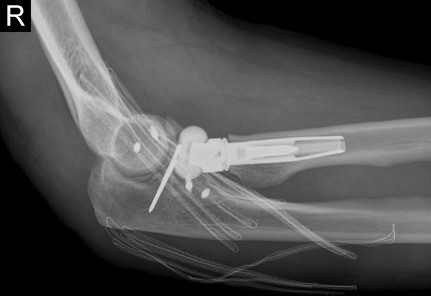
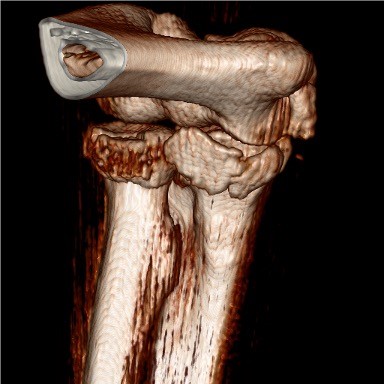
Fall 2
In einem anderen Fall lag eine Luxation des Ellenbogens mit einer knöchernen Beteiligung des Coronoids (Gelenkanteil der Elle) vor. Die Patientin stand trotz auswärtiger Einkugelung des Gelenkes immer noch in einer schlechten Gelenkstellung, so dass die operative Versorgung dringlich erforderlich war.
Die operative Versorgung erfolgte über die offene Rekonstruktion der Coronoidtrümmerfraktur mit einer speziellen Abstützplatte und der Naht der innen- und außenseitigen Bänder des Ellenbogens mit Titanankern.
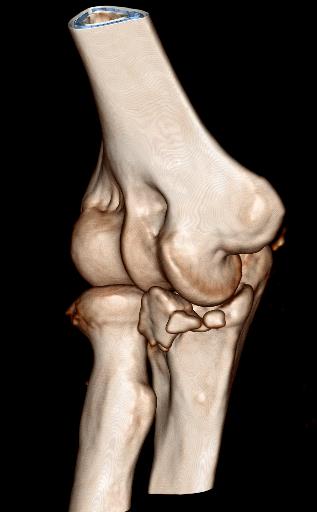
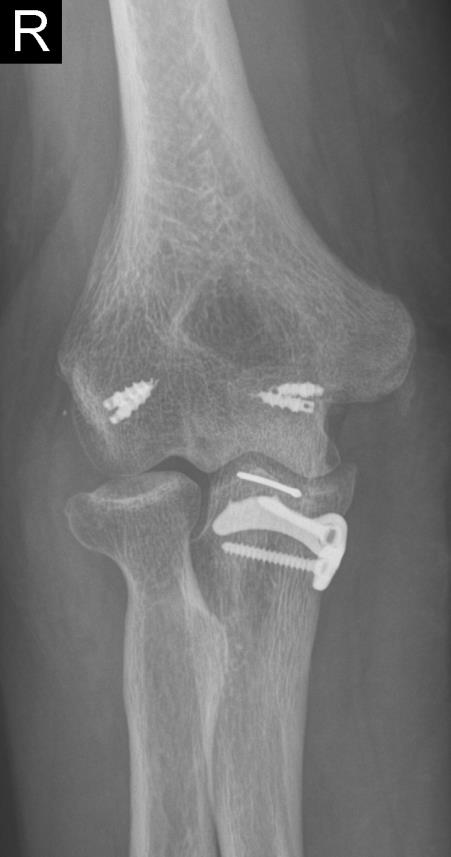
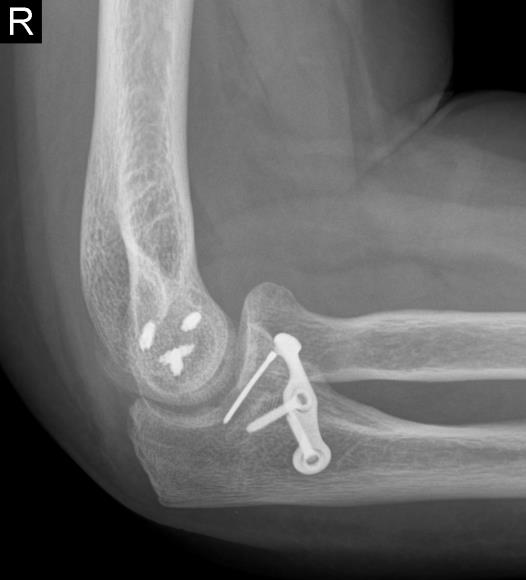
Fall 3
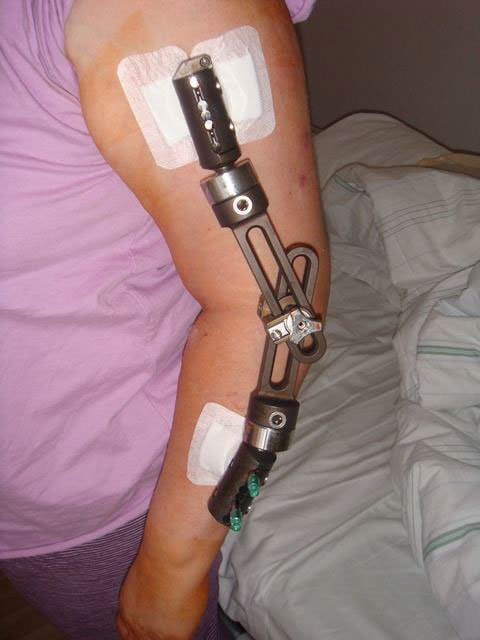
Zusätzlich kann zur Sicherung eines sehr instabilen Ellenbogens die Anlage eines speziellen Bewegungsfixateurs notwendig sein. Das äußere stabilisierende Gestänge mit eingebautem Rotationszentrum über der Achse des Ellenbogendrehzentrums ermöglicht eine sofortige Mobilisation des Gelenkes durch den Patienten und verhindert dadurch drohende Bewegungseinschränkungen und sichert die Rekonstruktion der Bänder und des Knochens.
Der Bewegungsfixateur, sowie die Wunden werden vom Patienten und vom Arzt gepflegt. Die Entfernung des Fixateurs erfolgt in der Regel nach 6 Wochen und kann ambulant ohne Narkose durchgeführt werden.
Adresse
RKH Orthopädische Klinik Markgröningen gGmbH
Kurt-Lindemann-Weg 10
71706 Markgröningen
Leitender Arzt
Dr. med. Steffen Jehmlich

Leitender Arzt
Dr. med. Boris Hollinger

Sekretariat
T: 07145-91-53209
F: 07145-91-53907
E: inja.reule(at)rkh-gesundheit.de
Terminvergabe
Termine können über die Sprechstunde vereinbart werden:
Sprechstunde