Wissenswertes
Hüfte
Operationstechnik – Endoprothetik
Bei der minimalinvasiven Operationsmethode setzt der Operateur das Implantat über kleinere Hautschnitte und gewebeschonende Techniken ein. Der operierende Arzt wird nach einer eingehenden Untersuchung entscheiden, ob ein minimalinvasiver Eingriff die Methode der Wahl ist. Grundsätzlich kann die minimalinvasive Operationstechnik bei Patienten jeder Altersstufe angewendet werden, sofern die notwendigen Voraussetzungen erfüllt sind. Starkes Übergewicht, Thrombosegefahr, Knochendeformitäten, Voroperationen oder Vorerkrankungen, die das Operationsrisiko erhöhen, können Gründe dafür sein, die herkömmliche Operationsmethode vorzuziehen. Vorteile des minimal invasiven Zugangs sind Schonung der umliegenden Muskeln und daher geringere Blutungen, weniger Schmerzen. Damit ergeben sich verbesserte Chancen auf zügigere Heilung und schnellere Rehabilitation.
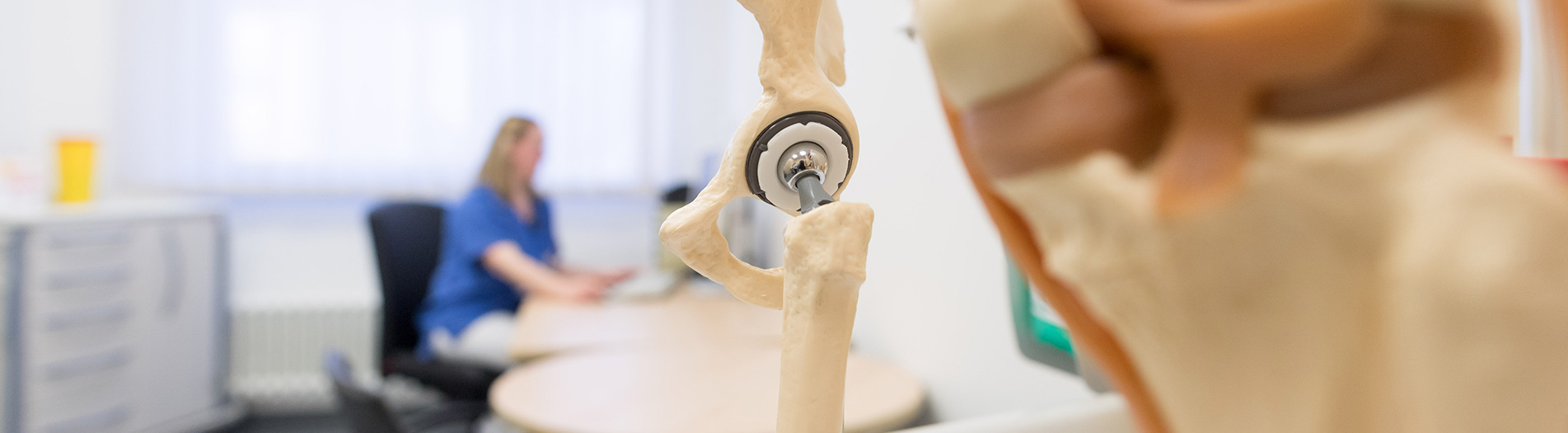
Was ist eine Hüft-Totalendoprothese (HTEP)?
Eine Hüft-Totalendoprothese ist der Ersatz des erkrankten Hüftgelenkes durch ein künstliches Implantat. Der Ersatz geschädigter Gelenke ist einer der größten orthopädischen Fortschritte des 20. Jahrhunderts. Dank ständigen technologischen Fortschritts und Einbringung neuester wissenschaftlicher Erkenntnisse hat er sich heute zu einem nahezu perfekten Verfahren weiterentwickelt.
Arthrose zählt zu den großen Volkskrankheiten: In Deutschland werden pro Jahr ca. 180.000 künstliche Hüftgelenke implantiert, so dass man hier von einem Routineeingriff sprechen kann. (In Europa werden jährlich bereits 550.000 Hüft-Totalendoprothesen implantiert).
Die medizinische Forschung und Entwicklung hat auf diesem Gebiet Großartiges geleistet. In den vergangenen 40 Jahren wurden spezielle Werkstoffe und Designs für anatomische und körperfreundliche Gelenkimplantate erforscht, die möglichst lange Standzeiten haben, d.h. lange im menschlichen Körper bleiben.
Grundsätzliches zur Operation
Beim operativen Eingriff wird das erkrankte Hüftgelenk durch ein Kunstgelenk ersetzt. Die Operation kann in Voll- oder Teilnarkose erfolgen. Die Teilnarkose hat den Vorteil einer geringeren Beeinflussung des Allgemeinzustandes. Viele Patienten werden heute in Teilnarkose operiert. Patienten erhalten dabei zusätzlich ein Beruhigungsmittel und können die Operation mit verfolgen und dabei über Kopfhörer Musik hören, ohne Schmerzen zu verspüren. Welche Methode sich im jeweiligen Fall empfiehlt, besprechen Patienten vorab mit ihrem Anästhesiearzt. Der gesamte Eingriff dauert in der Regel ein bis zwei Stunden. Nicht unerwähnt bleiben sollten die Risiken. Zum Beispiel Blutergüsse, Infektionen, Allergien, Blutungsgefahr und Thrombosen. Doch meist sprechen die Vorteile für einen Eingriff – auch bei älteren Patienten. Der Arzt wird Patienten immer zu deren persönlichem Fall beraten. Von jedem Prothesentyp existiert eine Vielzahl von Modellen in unterschiedlichen Größen. Die Wahl der Endoprothese richtet sich nach der Knochenbeschaffenheit, dem Körpergewicht und den körperlichen Aktivitäten des Patienten.
Operationstechniken
Herkömmliche Operation
Schritt 1:
Über einen Schnitt an der Außenseite des Oberschenkels wird das Hüftgelenk erreicht. Der freigelegte Oberschenkelhals wird durchtrennt und der erkrankte Hüftkopf entfernt.
Schritt 2:
Im zweiten Schritt ersetzt der Operateur die natürliche Hüftpfanne im Becken durch eine Prothesenpfanne.
Schritt 3:
Danach wird der Markraum des Oberschenkelknochens vorbereitet, um den Prothesenschaft mit oder ohne Knochenzement exakt zu fixieren.
Schritt 4:
Auf den Prothesenschaft wird ein Kugelkopf gesetzt. Er stellt die bewegliche Verbindung zwischen dem Schaft und der künstlichen Hüftpfanne dar.
Schritt 5:
Nach dem Einsetzen von Prothesenschaft mit Kugelkopf in die Hüftpfanne wird das künstliche Gelenk auf seine optimale Beweglichkeit geprüft.
Schritt 6:
Anschließend wird die Wunde verschlossen. Am Ende der Operation wird ein Kompressionsverband angelegt und ein erstes Röntgenbild erstellt. In die Wunde eingelegte Drainageschläuche verhindern Blutergüsse, da nachsickerndes Blut abfließen kann.
Minimalinvasive Verfahren
Neben der herkömmlichen Operationsmethode gibt es so genannte minimalinvasive Verfahren. Dabei handelt es sich um gewebeschonende operative Methoden, bei denen der Hüftgelenkersatz mit einem oder zwei kleinen Hautschnitten implantiert wird. Das Besondere am minimalinvasiven Vorgehen ist die Schonung der Weichteile, d.h. der Muskeln, Sehnen und des Gewebes. Im Gegensatz zu herkömmlichen Operationsmethoden wird das Gewebe lediglich stumpf gedehnt oder gespreizt. Auf die Durchtrennung oder das Ablösen des Muskelgewebes kann verzichtet werden. Die Schonung der umliegenden Muskeln, Sehnen und muskelversorgenden Nerven während der Operation bedeutet für den Patienten normalerweise: kleinere Hautschnitte und kleinere Narben, weniger Blutverlust und Schmerzen, geringerer Schmerzmittelverbrauch und weniger Bewegungseinschränkungen, schnellere Mobilisierung, Belastbarkeit und Rehabilitation.
Hüftprothesenwechsel
Die Standzeit der Hüftendoprothesen ist begrenzt. Bei dem Lockerungsprozess kommt es zu einer zunehmenden Schwächung des Knochens, so dass der Wechsel bei einer gesicherten Prothesenlockerung nicht lange hinausgeschoben werden sollte. Es können isoliert die Pfannen- oder die Schaftkomponente gelockert sein, oder beides. Vorher muss durch gezielte Diagnostik ausgeschlossen werden, dass es sich um eine bakteriell bedingte Prothesenlockerung handelt. Die Therapie besteht in der sicheren Fixation eines neuen Implantates. Durch die Schwächung des Knochens ist die zementierte Fixation der zementlosen deutlich unterlegen. Daher verwenden wir als Referenzzentrum für Wechselendoprothetik modulare, zementlose Implantate. Die Modularität dieser Revisionsimplantate ermöglicht die individuelle Anpassung der Prothesenfixation und des Implantates auf die jeweilige spezielle Knochen- und Weichteilsituation. Der stationäre Aufenthalt beträgt ca. 5-7 Tage.
Vor der Operation
Der Erfolg einer Operation und der Heilungsprozess hängen wesentlich von der Mitarbeit der Patienten ab. Durch eine richtige Vorbereitung und entsprechende Vorsichtsmaßnahmen können eventuelle Risiken entscheidend verringert werden. Dazu gehört z. B. die Verbesserung des Allgemeinzustandes, wie der Verzicht auf Tabak und Zigaretten und/oder das Reduzieren von Übergewicht. Für eine schnelle Rehabilitation ist es überdies sehr hilfreich, wenn sich die Patienten bereits vor der Operation mit den krankengymnastischen Übungen und dem Umgang mit Gehstützen vertraut machen. Falls regelmäßig ein Aspirin-Präparat eingenommen wird, sollte dieses in Absprache mit dem Hausarzt rechtzeitig vor dem Eingriff abgesetzt werden, um ein erhöhtes Blutungsrisiko zu vermeiden. Wer jünger als 75 Jahre und körperlich gesund ist, kann vor einer Hüftoperation eigenes Blut spenden, das im Falle eines zu hohen Blutverlustes wieder zugeführt werden kann.
Was nehme ich mit in die Klinik?
Neben persönlichen Sachen empfehlen wir Folgendes mitzunehmen:
Bademantel; Jogginganzug mit weitem Fußeinstieg; feste, haltgebende Schuhe mit rutschfesten Gummisohlen (falls Turnschuhe, am besten mit Klettverschluss); Badekleidung; langer Schuhlöffel; sonstige Hilfsmittel
Eigenblutspende
Da bei Implantationen von Hüft-Endoprothesen trotz gewebeschonender Operationsverfahren ein relevanter Blutverlust nicht sicher auszuschließen ist, bieten wir unseren Patienten in Zusammenarbeit mit der hauseigenen Klinik für Anästhesiologie die Eigenblutspende an. So lässt sich in Verbindung mit der Verwendung von cell-saver (intraoperative Rückgabe des abgesaugten Bluts) und Autoretransfusionsverfahren (Rückgabe von Drainageblut) meist die Gabe von Fremdblut völlig vermeiden.
Praktische Ratschläge
In den ersten sechs bis acht Wochen nach der Operation ist das neue Gelenk noch relativ ungeschützt, bis die Muskulatur wieder gestärkt und aufgebaut ist. Sie gibt dem Gelenk die notwendige Stabilität und schützt es gegen falsche Bewegungen. Wir geben Tipps, wie dem neuen Gelenk bei den täglichen Aktivitäten durch richtiges Verhalten der anfängliche nötige Schutz geboten wird.
Medikamente/ Kompressionsstrümpfe
Um das Risiko einer Thrombose (Blutgerinnsel, das die Venen im Bein verstopft) oder einer Lungenembolie (in die Lungen gelangtes Blutgerinnsel) zu verringern, erhalten Sie vor und nach der Operation Medikamente und tragen je nach Absprache mit Ihrem behandelnden Arzt bis etwa einen Monat nach der Operation Kompressionsstrümpfe. Diese können Sie morgens beim Baden oder Duschen und abends kurz ausziehen, aber nicht länger als 30 Minuten. Die Strümpfe sollten beim Tragen keine Falten schlagen. Besonders wichtig ist das Tragen der Kompressionsstrümpfe in der Nacht.
Duschen/ Sex
Sobald Ihre Narbe völlig trocken ist, dürfen Sie duschen gehen. Beim Abtrocknen bitte nicht trocken reiben, sondern sanft abtupfen. Sollten sich jedoch leichte Bläschen oder kleine Wundbereiche um die Narbe bilden, befragen Sie bitte noch einmal Ihren Arzt. Zirka 6–12 Wochen nach der Operation mit anfänglich eingeschränktem Bewegungsmuster und Rücksprache mit Ihrem Arzt ist Sex erlaubt. Dabei sollte eine übersteigerte Hüftbeugung von mehr als 90 ° vermieden werden. Die Seitenlage auf dem nicht operierten Hüftgelenk ist eine für beide Geschlechter gleichermaßen empfehlenswerte Körperhaltung. Beim operierten Mann zusätzlich die Rückenlage. Nach und nach wird für Frau und Mann wieder eine schrittweise Normalisierung der Sexualpraktiken möglich. Dennoch sollten Sie auch zukünftig auf »akrobatische Positionen« verzichten, um Ihr neues Gelenk nicht zu sehr zu belasten.
Gesunde Ernährung
Es gibt keine besonderen Einschränkungen bezüglich der Ernährung. Bevorzugen Sie abwechslungsreiche Kost mit viel Obst und Gemüse und trinken Sie täglich sechs bis acht Gläser Wasser. Dies hilft die Verdauung zu fördern.
Gehen mit Gehstützen
Beim Stehen sollten Sie beide Stützen geringfügig vor und seitlich zu den Füßen stellen. Die Hüfte dabei möglichst gerade halten. Ziel sollte es sein, mit leicht gebeugten Ellenbogen gerade stehen zu können. Stützen Sie sich beim Gehen fest auf die Handgriffe Ihrer Gehhilfen. Achten Sie darauf, das Gewicht mit den Händen und nicht mit den Unterarmen zu tragen. Belasten Sie die operierte Hüfte beim Gehen so, wie Sie es in der Klinik gelernt haben. Versuchen Sie das Treppensteigen beim ersten Mal nicht allein. Setzen Sie zuerst das gesunde Bein auf die erste Treppenstufe. Drücken Sie sich mit dem gesunden Bein und mit Ihren Händen ab, um das operierte Bein auf dieselbe Stufe zu heben. Wiederholen Sie diesen Vorgang, bis Sie auf dem oberen Treppenabsatz angekommen sind. Das Gleiche gilt, wenn die Treppe ein Geländer hat. Setzen Sie beide Stöcke auf die erste Stufe und stellen zuerst das operierte Bein auf diese Stufe. Verlagern Sie dabei so viel Gewicht wie möglich auf die Gehstützen. Stellen Sie anschließend das gesunde Bein hinunter auf diese Stufe. Wenn Ihr gesundes Bein kräftig genug ist, können Sie aber auch beide Stöcke gleichzeitig mit dem operierten Bein auf die nächste Stufe stellen und das gesunde Bein nachstellen.
Richtig sitzen
Vermeiden Sie in der Anfangsphase das Sitzen in tiefen Sesseln (Luxationsgefahr). Ideal sitzen Sie auf hohen, stabilen Stühlen mit Armlehnen. Mit einem Kissen können Sie die Sitzhöhe erhöhen. Zum Hinsetzen gehen Sie rückwärts zum Stuhl, bis Sie leicht die Stuhlkante spüren. Nehmen Sie dann beide Stöcke Ihrer Gehhilfen auf die Seite des gesunden Beines. Stützen Sie sich beim Setzen auf den Lehnen ab und strecken das operierte Bein leicht nach vorn. Sitzen Sie aufrecht, die Beine sind im »stumpfen Winkel« zum Körper (Hüften leicht höher als Knie). Zum Aufstehen rutschen Sie nach vorn und stehen mit Hilfe der Armlehnen zuerst mit dem gesunden Bein auf. Das operierte Bein ist wieder leicht vorgestreckt.
Zur Toilette gehen
In der Übergangszeit ist ein erhöhter Toilettensitz empfehlenswert. Sie greifen mit beiden Stützen auf der gesunden Seite entweder zu den Armlehnen eines vorhandenen Toilettenstuhles oder zum Haltegriff neben der Toilette. Dann langsam niedersetzen und dabei das operierte Bein leicht vorstrecken. Aufstehen, wie beim Stuhl, durch Abstützen auf den Armlehnen oder dem Haltegriff. Das operierte Bein ist leicht vorn.
Ins Auto einsteigen
Fahren Sie selbst erst wieder Auto, wenn Ihr Arzt es Ihnen erlaubt hat und Sie keine Gehstützen mehr benötigen. Steigen Sie möglichst auf der Seite ein, wo Sie am meisten Beinfreiheit haben (in der Regel auf der Beifahrerseite. Setzen Sie sich rückwärts auf den Autositz. Heben Sie langsam und in kleinen Schritten Ihre Beine ins Auto, am besten mit Unterstützung Ihrer Hände unter dem Oberschenkel. Achten Sie darauf, dass die Bewegungen gleichmäßig mit dem Becken und den Beinen erfolgen. Der Körper sollte möglichst gerade bleiben.
Im Bad
In der Dusche helfen Ihnen eine rutschfeste Unterlage und ein Haltegriff an der Wand, das Gleichgewicht zu halten. Vergewissern Sie sich vor dem Duschen, dass das Wasser richtig temperiert ist. Stellen Sie zuerst das gesunde Bein in die Duschkabine. Die Gehhilfen sind außerhalb, aber in bequemer Reichweite. Nehmen Sie am besten einen Schwamm mit langem Handgriff, damit Sie sich nicht vornüber beugen müssen. Treten Sie beim Verlassen der Duschkabine zuerst mit dem operierten Bein hinaus. Gehen Sie mit Hilfe Ihrer Gehhilfen zur Breitseite der Badewanne. Vergewissern Sie sich, dass Ihr Wasser gut temperiert ist. Zum Einsteigen auf den Rand setzen oder auf einen Stuhl, der höher sein sollte und direkt neben der Wanne steht. Heben Sie erst das operierte und dann das gesunde Bein über den Wannenrand und setzen Sie sich möglichst so, dass Sie gegenüber dem Wasserhahn sitzen. Sie können das Bein mit Hilfe Ihrer Hände unter dem Oberschenkel in die Wanne heben. Zum Verlassen der Wanne die Beine wieder vorsichtig über den Wannenrand heben.
Das Schlafen
Setzen Sie sich nahe dem Kopfende rückwärts auf das Bett. Rutschen Sie mit dem Gesäß leicht nach hinten und heben zuerst Ihr operiertes Bein auf das Bett. Sie können unterstützend einen Beinheber verwenden oder einfach den gesunden Fuß unter dem operierten Bein kreuzen und so das Gewicht tragen. Anschließend folgt das gesunde Bein, danach können Sie sich auf den Rücken legen. Die Bewegungen sollten gleichmäßig mit Becken und Beinen erfolgen. Die Beine bleiben leicht gespreizt. Aufstehen zuerst mit dem gesunden Bein. Dann heben Sie das operierte Bein aus dem Bett, strecken es leicht nach vorn und suchen das Gleichgewicht, bevor Sie sich auf beide Füße stellen. Das Bett sollte fest stehen und etwa 70 cm hoch sein. Wenn es zu niedrig ist, können Sie eine zweite Matratze einlegen. Empfehlenswert ist das Schlafen auf dem Rücken. Wenn Sie gern auf der Seite liegen, sollten Sie sich ein Kissen zwischen die Knie legen, damit sich Ihre Beine während des Schlafens nicht überkreuzen können und die Hüfte einseitig dreht. Das Schlafen in einer Lagerungsschiene verhindert in der ersten Zeit ein Außen- und Innendrehen des operierten Beines.
Das Anziehen
Bevorzugen Sie bequeme Kleidung. Das Anziehen kann anfänglich unter Fremdhilfe erfolgen oder durch den Einsatz von Hilfsmitteln. Hierzu fassen Sie mit dem Haken Ihres Anziehstocks den Bund Ihrer Kleidung und ziehen sie zuerst über das operierte Bein bis über das Knie. Dann stellen Sie sich mit Hilfe einer Gehhilfe auf Ihr gesundes Bein und ziehen das Kleidungsstück ganz nach oben. Beim Ausziehen schlüpfen Sie zuerst mit dem gesunden Bein aus der Kleidung. Ziehen Sie Ihre Socken zuerst auf einen Strumpfanzieher. Ferse und Zehenteil von der Socke sollten vorn eng anliegen. Sie halten die Bänder seitlich fest, schlüpfen in die Socke und ziehen sie mit dem Strumpfanzieher hoch. Auf der nicht operierten Seite können Sie die Socke unter Anheben des Fußes anziehen, nicht hinunter bücken. Zum Ausziehen haken Sie mit dem Strumpfanzieher hinten an der Ferse ein und ziehen die Socke vom Fuß. Tragen Sie flache, feste Schuhe mit einfachem Einstieg ohne Schnürsenkel (Slipper), sodass Sie sich beim Anziehen nicht vornüber beugen müssen. Verwenden Sie zum An- und Ausziehen einen Anziehstock oder einen Schuhlöffel mit extra langem Griff.
Im Haushalt
Vorteilhaft ist eine Schürze mit mehreren Taschen. Heiße Flüssigkeiten am besten in Behältern mit Deckel transportieren. Schieben Sie Gegenstände auf der Theke entlang, anstatt sie zu tragen. Machen Sie beim Gehen grundsätzlich kleine Schritte, anstatt Ihren Körper zu drehen. Verwenden Sie eine Greifzange zum Aufheben von Gegenständen. Das operierte Bein beim Hantieren am Backofen nicht beugen, sondern mit gestrecktem Knie nach vorn halten. Wenn Sie auf einem Stuhl sitzen, stellen Sie ihn so, dass die operierte Beinseite zum Ofen zeigt. Benutzen Sie zum Tisch decken und Geschirr transportieren einen Servierwagen (ca. 80 cm hoch), um unnötige Wege zu vermeiden.
Sonstiges
Beginnen Sie frühzeitig mit regelmäßigen Spaziergängen auf gut ausgebauten Wegen. Zu Beginn genügt ein kurzer Spaziergang von 5 bis 10 Minuten. Steigern Sie allmählich Ihre Gehstrecke. Vermeiden Sie unebene, rutschige Wege und tragen Sie immer festes Schuhwerk. Sie sollten erst wieder Auto fahren, wenn Ihr Arzt es Ihnen erlaubt. Sie müssen beide Beine zur Bedienung der Pedale gut unter Kontrolle haben und keine Gehhilfen mehr benötigen. Diese Vorschrift ist zu Ihrem eigenen und zum Schutz Ihrer Mitmenschen gedacht. Fahren Sie auch kein Auto, wenn Sie Schmerzmittel eingenommen haben. Regelmäßige Nachuntersuchungen sind erforderlich. Nachsorgetermine tragen Sie am besten gleich in Ihren Endoprothesenpass ein, den Sie in der Klinik erhalten.
Knie
Grundsätzliches zur Operation
Beim operativen Eingriff wird das erkrankte Kniegelenk durch ein Kunstgelenk ersetzt. Die Operation kann in Voll- oder Teilnarkose erfolgen. Die Teilnarkose hat den Vorteil einer geringeren Beeinflussung des Allgemeinzustandes. Viele Patienten werden heute in Teilnarkose operiert. Sie erhalten dabei zusätzlich ein Beruhigungsmittel und können die Operation mit verfolgen und dabei über Kopfhörer Musik hören, ohne Schmerzen zu verspüren. Welche Methode sich im jeweiligen Fall empfiehlt, bespricht der Anästhesiearzt mit den Patienten. Der gesamte Eingriff dauert in der Regel eineinhalb bis zwei Stunden. Nicht unerwähnt bleiben sollten die Risiken. Zum Beispiel Blutergüsse, Infektionen, Allergien, Blutungsgefahr und Thrombosen. Doch meist sprechen die Vorteile für einen Eingriff – auch bei älteren Patienten.
Vor der Operation
Durch eine richtige Vorbereitung und entsprechende Vorsichtsmaßnahmen können Sie eventuelle Risiken entscheidend verringern. Dazu gehört z. B. die Verbesserung Ihres Allgemeinzustandes: Verzichten Sie auf Tabak und Zigaretten und reduzieren Sie eventuelles Übergewicht. Über die Möglichkeit einer Eigenblutspende sprechen Sie rechtzeitig mit Ihrem Arzt.
Für eine schnelle Rehabilitation ist es überdies sehr hilfreich, wenn Sie sich bereits vor der Operation mit den krankengymnastischen Übungen und dem Umgang mit Gehstützen vertraut machen. Wenn Sie regelmäßig ein Aspirin-Präparat einnehmen, sollten Sie dieses in Absprache mit Ihrem Hausarzt rechtzeitig vor dem Eingriff absetzen, um ein erhöhtes Blutungsrisiko zu vermeiden.
Eigenblutspende
Da bei Implantation von Endoprothesen trotz gewebeschonender Operationsverfahren ein relevanter Blutverlust nicht sicher auszuschließen ist, bieten wir unseren Patienten in Zusammenarbeit mit der Anästhesiologie die Eigenblutspende an. So lässt sich bei der intraoperative Rückgabe des abgesaugten Bluts und Autoretransfusionsverfahren (Rückgabe von Drainageblut) meist die Gabe von Fremdblut völlig vermeiden.
Operationsschritte
Schritt 1:
Über einen Schnitt an der Vorderseite des Knies wird das erkrankte Gelenk erreicht. Der Operateur entfernt die zerstörten Knorpelflächen des Oberschenkelknochens mit speziellen Instrumenten.
Schritt 2:
Mittels Spezialschablonen wird der Knochen präzise vorbereitet. Vor der Implantation des Originalimplantates wird eine Probeprothese eingesetzt. Hierdurch kontrolliert der Operateur den korrekten Sitz, Größe, Stabilität und den Bewegungsspielraum.
Schritt 3:
Die Vorbereitung des Schienbeinkopfes geschieht auf die gleiche Weise.
Schritt 4:
Nach vorherigem Probesitz wird die metallische Schienbein-Komponente eingesetzt. Hierauf wird ein Polyethylen-Einsatz befestigt, der als Gleitfläche zwischen Ober- und Unterschenkel dient.
Schritt 5:
Je nach Schweregrad der Arthrose muss auch die Rückfläche der Kniescheibe ersetzt werden.
Schritt 6:
Der komplette Gelenkersatz wird nochmals auf seine optimale Beweglichkeit geprüft. Dann wird die Wunde verschlossen und ein Kompressionsverband angelegt. In die Wunde eingelegte Drainageschläuche verhindern Blutergüsse, da nachsickerndes Blut abfließen kann.
Nachbehandlung
Der stationäre Aufenthalt in der Klinik beträgt 3-5 Tage. Bei einem Wechsel der Knieprothese 5-7 Tage. Darauf folgen entsprechende Rehabilitationsmaßnahmen, die ambulant oder in einer Reha-Klinik durchgeführt werden. Ein speziell geschultes Pflegeteam betreut die Patienten nach der Operation im Aufwachraum und sorgt für ihre sichere Überwachung. Ein leichter Wundschmerz im Kniebereich ist möglich. Je nach Bedarf werden notwendige Infusionen und Medikamente verabreicht. Nachdem sich der Allgemeinzustand stabilisiert hat, werden die Patienten in ihre Krankenzimmer verlegt.
Reha auf Station
Bereits am Tag nach der Operation oder am nächsten Tag wird mit ersten Bewegungsübungen begonnen. Diese Frühmobilisation senkt das Risiko von Komplikationen ebenso wie regelmäßige Gymnastik, Kompressionsstrümpfe und Blutverdünnungspräparate. Als Erstes lernen die Patienten vom Bett aufzustehen und sich wieder richtig zu setzen. Selbst alltägliche Bewegungsabläufe, wie das richtige Ein- und Aussteigen aus dem Auto oder das richtige Hinauf- und Hinabsteigen von Treppen, müssen wieder erlernt werden. Durch intensive Krankengymnastik werden Gehfähigkeit und der Muskelaufbau gefördert. Ziel ist es, Oberschenkel- und Beckenmuskeln so zu trainieren, dass die Patienten voll von ihrer wiedergewonnenen Beweglichkeit profitieren können. Die zwischen Arzt und Physiotherapeut abgestimmten Rehabilitationsmaßnahmen haben große Bedeutung für den Erfolg der Operation und die schnelle Genesung. Mit der aktiven Mitarbeit helfen Patienten, das Ziel schnell zu erreichen.
Reha zu Hause
Es ist wichtig, dass die Übungen auch zu Hause täglich wiederholt werden. Dann kann das Leben nach wenigen Monaten wieder voll genossen werden – ob privat oder im Beruf. Allen Hobbys darf wieder nachgegangen werden. Erlaubt sind alle gelenkschonenden Sportarten wie Schwimmen, Radfahren, Spazierengehen, Skilanglauf oder Gymnastik. Jedoch sollten die Gelenke nicht überstrapaziert werden und auf schweres Heben und extreme sportliche Belastungen wie Squash, Tennis oder alpinen Skilauf sollte verzichtet werden. Die jeweiligen Aktivitäten bestimmen die Belastungen, denen ein künstliches Gelenk ausgesetzt ist, und beeinflussen seine Lebensdauer.